Port-a-cath (implanteerbaar poortsysteem)
Deze folder informeert u over een implanteerbaar poortsysteem: de port-a-cath.
Uw arts heeft u een behandeling voorgeschreven waarbij regelmatig en/of langdurig toediening van medicatie vereist is en waarbij er herhaaldelijke bloedafname nodig zal zijn. Er is dan een directe toegang tot de bloedbaan nodig. Dit wordt verkregen door middel van het plaatsen van een port-a-cath.

Algemeen
Wanneer de oppervlakkige aders van de armen gebruikt worden, loopt u door het herhaaldelijk aanprikken het risico dat uw aders hard worden. De vloeistoffen die worden toegediend, zoals chemotherapie, zijn vaak agressief voor de kleine aders die brozer en uiteindelijk onbruikbaar worden. Het aanprikken van een bruikbare ader kan moeilijk worden voor de verpleegkundige en pijnlijk voor u.
Als de toedieningen via zogenaamde ‘bovenste holle ader' worden toegediend, treden deze problemen niet op. De ‘grote aders’ (hartaders) zijn echter niet gemakkelijk rechtstreeks aan te prikken. Daarom wordt gekozen voor een implanteerbare poort die directe toegang geeft tot deze dieper liggende aders.
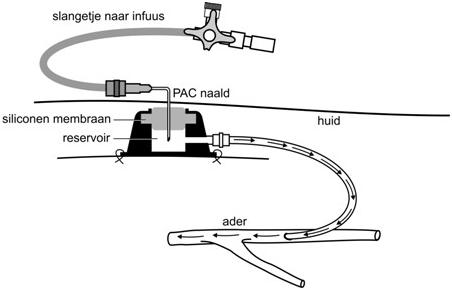
Hoe werkt de implanteerbare poort?
De implanteerbare poort werkt als volgt:
- er wordt onderhuids een klein doosje van ongeveer 1 à 2 centimeter doorsnede geplaatst (poort);
- het doosje is verbonden met een fijn lang slangetje (katheter);
- het slangetje wordt ingebracht tot in een grote ader.
Elke keer wanneer een injectie, infuus of bloedafname nodig is, wordt de geïmplanteerde poort aangeprikt in plaats van uw bloedvaten.
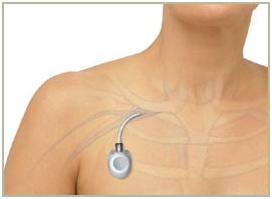
Waar wordt de implanteerbare poort geplaatst?
Er zijn meerdere plaatsen op uw lichaam waar de poort kan worden geplaatst. Meestal wordt de poort geplaatst op uw borstkas, rechts of links, en de katheter wordt ingebracht in een groot bloedvat.
Hoe verloopt het plaatsen van de port-a-cath?
De plaatsing gebeurt in de operatiekamer. Deze behandeling wordt uitgevoerd in dagopname. U hoeft niet nuchter te zijn, tenzij de arts beslist dat de plaatsing onder algehele verdoving gebeurt. De chirurg informeert u hierover.
De plaatsing van een implanteerbare poort kan gebeuren onder lokale of algehele verdoving. Dit gebeurt onder de verantwoordelijkheid van een anesthesist en een chirurg.
De plaatsing van de port-a-cath doet geen pijn. De ingreep duurt gemiddeld 45 tot 60 minuten en verloopt in fases:
- 1. Inbrengen van de katheter in de ader. Deze fase duurt het langst. Via echografie wordt een goede, open ader gezocht. Door middel van een kleine snede wordt de ader aangeprikt. Na het aanprikken van de ader kan de katheter worden ingebracht. De positie van de lijn wordt door middel van een röntgenfoto gecontroleerd.
- 2. Plaatsen van het doosje: Het doosje wordt ingebracht in een kleine ruimte van 1 à 2 cm doorsnede, meestal op het bovenlichaam. Het wordt op een zo weinig mogelijk zichtbare manier geplaatst en moet wel voelbaar zijn.
- 3. Hechting: De laatste fase is het sluiten van de wond, dit neemt slechts enkele minuten in beslag. Hiervoor worden onderhuids oplosbare hechtingen gebruikt.
Na de plaatsing
Ongeveer twee uur na de ingreep wordt er nog een controlefoto gemaakt. Als deze goed is en u geen klachten heeft, mag u naar huis. Na de plaatsing kan de implanteerbare poort direct gebruikt worden voor behandeling. Na de ingreep bestaat de kans dat u een stijve hals of plaatselijk wat pijnklachten heeft. U mag daarvoor paracetamol gebruiken. Het is ook mogelijk dat er oplosbare hechtingen worden gebruikt en dat u hechtpleisters heeft op de wond. Deze laat u zitten tot ze vanzelf loslaten, dan mag u de pleisters verwijderen.
Hoe gaat u om met een implanteerbare poort?
Enkele dagen na de plaatsing, als de wond genezen is, mag u uw gewone activiteiten weer oppakken. Een verband of steriele pleister is dan ook niet meer nodig.
Leefregels en adviezen
- Vermijd de eerste 4 weken grote of zware belasting van uw arm en schouder aan de kant waar de poort is geplaatst.
- U laat het doorzichtig verband zitten zolang er geen problemen ontstaan, zoals pijn, roodheid of vochtverlies.
- U mag na 2 dagen douchen.
- Na 2 weken mag u weer baden en zwemmen.
- Krijgt u chemotherapie dan wordt baden, zwemmen en saunabezoek afgeraden. Dit komt door de mogelijk lage weerstand. Hierdoor is er meer risico op infectie.
Reizen met een infuuspoort
- De infuuspoort wordt overal ter wereld gebruikt. In bijna elk land kunt u ziekenhuisartsen of gespecialiseerde verpleegkundigen vinden
- die ervaring hebben met dit systeem en u kunnen helpen.
- Bij veiligheidscontroles op luchthavens of in warenhuizen activeert de infuuspoort het alarmsysteem niet. U kunt gerust deze
- controlesystemen passeren.
- Let op! De naald moet dan wel verwijderd zijn.
Zijn er risico’s en complicaties?
Elke ingreep, hoe klein ook, draagt risico’s met zich mee. Door goede controle en een zo steriel mogelijk te werken, worden deze zo klein mogelijk gehouden.
Complicaties kunnen zijn:
- nabloeding;
- klaplong;
- infectie;
- niet aan te prikken poort/verstopping;
- acuut ziek/hoge koorts.
De poort kan, in deze gevallen, onder lokale verdoving zonodig verwijderd moeten worden.
Mogelijke problemen met de implanteerbare poort
Wat ervaart u? Mogelijke oorzaak
- Het lukt niet om bloed af te nemen, of om de poort en de katheter bij normale druk te spoelen.
- Afsluiting of blokkering van de katheter.
- Pijnlijk ongemak, zwelling of pijn in de schouder, nek of arm.
- Trombose van uw ader. Pijn of roodheid op of rondom de plaats van de poort. Koorts of lekken van vocht uit de opening.
- Infectie van de poort of van de inbrengingsplaats van de naald.
- Een brandend gevoel bij het inlopen van medicatie.
- Lekkage van geneesmiddelen in het weefsel rondom de poort.
Neem telefonisch contact op met de oncologieverpleegkundige als:
- de pijnklachten aanhouden en/of verergeren;
- de wond niet goed sluit;
- de wond rood en verheven ziet;
- u koorts krijgt;
- u zich algeheel niet lekker voelt.
Zie het telefoonnummer onderaan deze pagina.
Het aanprikken van de poort
Het aanprikken gebeurt door een verpleegkundige met een speciale naald. Is de aan te prikken plek nog gezwollen door de ingreep, dan kan dit pijnlijk zijn. Is de zwelling verdwenen, dan voelt het aanprikken als een prik op de huid. Na de behandeling of het afnemen van bloed wordt een zoutoplossing ingespoten om de poort doorgankelijk te houden. Hierna worden de naald en infuuslijn verwijderd. Bij continue en langdurige toediening van medicijnen of infusie wordt de naald eenmaal per week voor een nieuwe vervangen. Wanneer de poort niet wordt gebruikt, dan dient deze iedere acht weken met een zoutoplossing te worden gespoeld. Hiervoor kunt u een afspraak maken op de dagbehandeling oncologie. (0413 – 40 31 05)
Wat u verder nog moet weten
Voor u het ziekenhuis verlaat, krijgt u een identificatiekaart met daarop de belangrijkste gegevens van uw poort. Het is belangrijk dat u zelf de gegevens op de indentificatiekaart invult. Draag deze kaart bij u, zodat de informatie direct beschikbaar is. Ook in noodgevallen is het voor medisch personeel belangrijk om gegevens over uw poort te hebben.
Vragen
Heeft u vragen of aanhoudende (pijn)klachten? Wilt u graag aanvullende informatie? Neem dan contact op met de oncologieverpleegkundigen of vraag het tijdens uw behandeling aan de (oncologie)verpleegkundige.
Contactgegevens
| Bernhoven, Uden | telefoon | mailadres |
|
Verpleegkundig poliklinisch spreekuur: dit spreekuur vindt plaats op de poli oncologie, volg route 75. Een oncologieverpleegkundige is telefonisch bereikbaar |
0413 - 40 22 90; spreekuur maandag t/m vrijdag tussen 8.30 - 16.00 uur |
cm-onco@bernhoven.nl
|


