Algemene informatie oncologie orale chemotherapie
Artsen, verpleegkundig specialisten, gespecialiseerd verpleegkundigen en andere zorgverleners informeren jou en je familie over je aandoening, de onderzoeken die worden gedaan en de behandelmogelijkheden. Omdat het vaak om veel nieuwe informatie gaat, is het niet eenvoudig om alles in één keer te onthouden. Naast de mondelinge informatie biedt Bernhoven je daarom dit Patiënten Informatie Dossier (PID) aan. Je ontvangt op verschillende momenten informatie in het Bernhoven portaal over een onderzoek of behandeling die op dat moment voor jou van belang is. Belangrijk is dat dit slechts een hulpmiddel is ter aanvulling op de mondeling verstrekte informatie.
Bereikbaarheid polikliniek oncologie
De polikliniek oncologie is er voor als je (misschien) kanker hebt. Hier brengen we de zorg voor jou samen, zodat je niet het hele ziekenhuis door hoeft. En je steeds naar dezelfde, vertrouwde plek kunt komen. Hier werken artsen, verpleegkundig specialisten, gespecialiseerde verpleegkundigen en andere zorgverleners nauw samen. Dat betekent snel overleg, dus zo snel mogelijk zorg. Ook de andere afdelingen en specialisten die bij de zorg voor jou betrokken zijn, weten ons op de polikliniek te vinden. Daar werken we niet alleen vanuit onze uitstekende medische kennis en ervaring. We werken ook met ons hart. Dat betekent dat we aandacht hebben voor jou als mens. Zo komen we er samen achter welke zorg het beste bij je past
De poli oncologie is bereikbaar voor vragen van maandag t/m vrijdag tussen
9:00 en 9:45 uur of tussen 14:00 en 15:00 uur.
Je kunt dan bellen via het telefoonnummer: 0413-402290.
De doktersassistente zal mogelijk enkele vragen stellen, om je vraag duidelijk te krijgen.
Indien nodig kan er een telefonische afspraak bij een van de casemanagers worden ingepland, om je verder van dienst te kunnen zijn.
Indien je echter een spoed vraag hebt, kun je door het intoetsen van de “1” toets buiten de bovenvermelde tijdstippen worden doorverbonden.
Mocht je liever van e-mail gebruik maken, dan graag via het volgende e-mailadres:
cm-onco@bernhoven.nl
Vermeld altijd je volledige naam en geboortedatum in de e-mail.
Casemanagers oncologie in Bernhoven
Wat kan de oncologieverpleegkundige/casemanager oncologie voor jou betekenen?
Als je te horen krijgt dat je kanker hebt, brengt dit veel veranderingen met zich mee. Je krijgt veel informatie te verwerken en moet vaak snel moeilijke beslissingen nemen. Het is heel normaal dat veel medische informatie langs je heen gaat of niet wordt onthouden. De oncologieverpleegkundige helpt je door bepaalde informatie, die door de oncoloog is gegeven, opnieuw te herhalen en antwoord te geven op je vragen.
De diagnose en behandeling van oncologische aandoeningen is een complex proces, waarbij mogelijk meerdere behandelaars, hulpverleners en instellingen betrokken zijn. Om ervoor te zorgen dat het totale behandeltraject goed op elkaar aansluit, heeft Bernhoven gekozen om verpleegkundigen aan te stellen in de rol van casemanager. Deze verpleegkundige heeft overzicht over je hele behandeltraject en zal waar nodig bijsturen. Als je zelf vragen hebt over je behandeltraject, kun je ook contact opnemen met de casemanager.
De oncologieverpleegkundigen/casemanagers oncologie zijn gespecialiseerd in de behandeling en begeleiding van patiënten met kanker. Zij werken op vaste dagen op de polikliniek.
Wat kan deze verpleegkundige voor je betekenen?
- Voorlichting geven over de behandeling die je gaat krijgen
- Het plannen van controle afspraken en behandelingen
- Het geven van aanvullende informatie
- Controle gedurende de behandeling met chemotherapie, hormoontherapie, doelgerichte therapie en immunotherapie
- Controle van (mogelijke) bijwerkingen en zo mogelijk tips en adviezen voor deze bijwerkingen geven
- Indien nodig voor de behandeling controle van het bloed (je krijgt hier een afspraak voor)
- Eventueel verwijzing naar andere hulpverleners
- Nazorg en begeleiding na beëindiging van de behandeling
- Begeleiding en ondersteuning bij het verwerken en leren omgaan met de ziekte
 Ellen Beekmans - Verpleegkundig Specialist Longoncologie
Ellen Beekmans - Verpleegkundig Specialist Longoncologie
 Joris van Extel - Verpleegkundig Specialist Oncologie
Joris van Extel - Verpleegkundig Specialist Oncologie
 Josca Heier - Verpleegkundig Specialist Oncologie
Josca Heier - Verpleegkundig Specialist Oncologie
 Karin Habraken - Oncologie / Hematologie verpleegkundige
Karin Habraken - Oncologie / Hematologie verpleegkundige
 Kristel van den Bogaart - Oncologie verpleegkundige
Kristel van den Bogaart - Oncologie verpleegkundige
 Hilde Bongers - Oncologie / Hematologie verpleegkundige
Hilde Bongers - Oncologie / Hematologie verpleegkundige
 Anoek Meekel - Oncologie verpleegkundige
Anoek Meekel - Oncologie verpleegkundige
 Cindy van Osch - Oncologie verpleegkundige
Cindy van Osch - Oncologie verpleegkundige
 Leonie Zijlemans - Verpleegkundig Specialist Hematologie
Leonie Zijlemans - Verpleegkundig Specialist Hematologie
Behandelaar:
Indien je vragen heeft voor je arts kun je deze het beste stellen via je casemanager.
Telefoonnummer dienstdoende casemanager: 0413-402290
 C. Lensen - Internist-Oncoloog/Hematoloog
C. Lensen - Internist-Oncoloog/Hematoloog
 A. Vos - Internist-Oncoloog
A. Vos - Internist-Oncoloog
 I. Ludwig - Internist-Hematoloog
I. Ludwig - Internist-Hematoloog
 M. Jansen - Internist-Oncoloog
M. Jansen - Internist-Oncoloog
 A. Peerdeman - Internist-Oncoloog
A. Peerdeman - Internist-Oncoloog
 J. van Extel - Verpleegkundig Specialist Oncologie
J. van Extel - Verpleegkundig Specialist Oncologie
 H. Heier - Verpleegkundig Specialist Oncologie
H. Heier - Verpleegkundig Specialist Oncologie
 L. Zijlemans - Verpleegkundig Specialist Hematologie
L. Zijlemans - Verpleegkundig Specialist Hematologie
Beschermende maatregelen thuis bij behandeling met chemotherapie
In deze folder lees je wat je thuis kunt doen om je te beschermen tijdens de behandeling met chemotherapie. Dit is een algemene folder. De folder is bedoeld voor jou en je naaste of je mantelzorger.
Wat is chemotherapie?
Je hebt met je arts of casemanager gesproken over de behandeling met chemotherapie. Chemotherapie is een behandeling met medicijnen die met een medisch woord cytostatica worden genoemd. Chemotherapie wordt over het algemeen gegeven bij de behandeling van kanker en grijpt in op de celdeling met als doel kwaadaardige cellen te doden. Deze chemotherapie kan op verschillende manieren worden toegediend om zo in de bloedbaan terecht te komen. Dit kan bijvoorbeeld via een infuus of tabletten. Via het bloed wordt de chemotherapie door het hele lichaam verspreid.
Risicoperiode
Resten van de chemotherapie verlaten het lichaam weer via de plas, poep, zweet, bloed, wondvocht en/of braaksel. Dit noemen we de uitscheidingsproducten. Hoe lang dit duurt voordat de resten uit het lichaam zijn, wisselt per type chemotherapie. Het is belangrijk om hier rekening mee te houden omdat chemotherapie schadelijk kan zijn voor andere mensen. Om contact met de uitscheidingsproducten en dus met de restanten van chemotherapie te voorkomen, zijn beschermende maatregelen nodig. Je casemanager vertelt je hoe lang je hier rekening mee moet houden.
Schadelijke effecten chemotherapie
Vooral verpleegkundigen, die hier tijdens hun werk veel met chemotherapie in aanraking komen lopen een risico. Het zal je misschien al zijn opgevallen dat zij hiervoor extra beschermende maatregelen nemen, zoals het dragen van handschoenen.
Omdat je thuis slechts korte tijd in aanraking komt met chemotherapie, zijn de risico’s voor jou en je naasten kleiner. Toch vinden wij het belangrijk om je op een aantal zaken te wijzen en welke beschermende maatregelen/voorschriften je kunt nemen om het contact met chemoresten voor jou en je naaste/mantelzorger, zo klein mogelijk te houden.
Waarom beschermende maatregelen?
Beschermende maatregelen zijn nodig om jou en je naaste of mantelzorger te beschermen tegen mogelijk open contact met de resten van de chemotherapie. Het allerbelangrijkste is om bewust om te gaan met je uitscheidingsproducten.
Mantelzorgers die ondersteunen in de directe verzorging en mogelijk in contact komen met uitscheidingsproducten als bloed, plas, zweet enzovoort moeten plastic wegwerphandschoenen gebruiken. Na gebruik moet je de wegwerphandschoenen direct weggooien.
Waar moet je op letten bij het innemen van cytostatica via tablet, capsule of drank?
Als je thuis cytostatica als tabletten, capsules of in drankvorm moet innemen, let dan op het volgende:
- Neem bij voorkeur zelf zonder hulp de medicijnen in.
Cytostaticatabletten/capsules moeten in zijn geheel ingenomen worden. Dus de tabletten niet fijnmaken, capsules niet openmaken. Wanneer het innemen niet lukt, neem dan contact op met uw arts of casemanager. - Was je handen na inname van de medicijnen om besmetting van de omgeving te voorkomen. Als iemand je helpt bij de medicijninname, dan moet deze persoon wegwerphandschoenen dragen om het contact met de cytostatica te vermijden. Alle uitscheidingsproducten kunnen en mogen via het riool worden afgevoerd.
- Bij voorkeur maak je gebruik van het toilet. Je mag elk toilet gebruiken.
Hoe gebruik je het toilet?
- Heren dienen zittend te plassen.
- Spoel het toilet na gebruik 2 keer door, met het deksel van de wc-bril (indien aanwezig) gesloten. Gebruik hierbij niet de waterbesparende knop.
- Verwijder eventuele druppels op de bril, deppend met droog toiletpapier.
- Was je handen na toiletgebruik.
- Bij een sterk vervuild toilet, moet het toilet zo snel mogelijk worden schoon gemaakt.
Wasvoorschrift
Gedurende de risicoperiode adviseren wij voor wasgoed dat in aanraking is gekomen met urine, ontlasting, braaksel of ernstig zweten de volgende stappen:
- Als het wasgoed bevuild is, was dit wasgoed dan apart.
- Was je handen nadat je het wasgoed in de wasmachine hebt gedaan.
- Wasprogramma: stel eerst in op een voorwasprogramma en daarna het gebruikelijke wasprogramma met je gebruikelijke wasmiddel.
- Wanneer een ander persoon helpt om bevuild wasgoed in de wasmachine te doen, moet deze persoon handschoenen te dragen.
Problemen bij ophouden van plas en/of poep (verschonen)
Wie (tijdelijk) moeite heeft om de plas en/of poep op te houden (incontinentie heet dat met een moeilijk woord) kan luiers gebruiken. Bij voorkeur verzorg je dan jezelf. Bij het verschonen van luiers (incontinentiemateriaal) adviseren wij de volgende voorschriften:
- Zorg dat alle materialen die nodig zijn klaarliggen.
- Verpak gebruikte luiers in een zak of tasje, voordat je dit bij het afval gooit.
- Was je handen met water en zeep na het verschonen.
- Wanneer je ondersteund wordt bij de verschoning van incontinentiemateriaal, moet diegene die helpt, handschoenen dragen. Het dragen van een extra schort wordt aanbevolen wanneer er sprake is van ‘spettergevaar’. Na afloop dient de helpende de handen te wassen met water en zeep.
Stomazorg
Bij voorkeur verzorg je zelf de stoma. In de zorg rondom de stoma adviseren wij de volgende voorschriften:
- Verzorg de stoma zoveel mogelijk op een vaste plaats.
- Zorg dat alle materialen die nodig zijn, klaarliggen.
- Probeer zo mogelijk lekkage vanuit de stoma te voorkomen bij het wisselen van het stomazakje.
- Verpak het gebruikte stomamateriaal in een apart zakje voordat je dit bij het afval gooit. Als je het stomazakje leegt in het toilet; spoel het toilet 2x door met gesloten deksel. Gebruik hierbij niet de waterbesparende knop.
- Was je handen met water en zeep na de verzorging van de stoma.
Wanneer je ondersteund wordt bij de stomazorg, moet degene die helpt handschoenen dragen. Het dragen van een extra schort wordt aanbevolen wanneer er sprake is van ‘spettergevaar’. Na afloop dient de helpende de handen te wassen met water en zeep.
(Urine)katheter/opvangzak
Bij voorkeur verzorgt je zelf de katheter. In de zorg rondom de katheter adviseren wij de volgende voorschriften:
- Wissel de (urine)opvangzak, wanneer deze bijna vol is, in zijn geheel, in plaats van leeg te laten lopen. Wissel de (urine)opvangzak zoveel mogelijk op een vaste plaats.
- Zorg dat alle materialen die nodig zijn, klaarliggen.
- Probeer lekkage vanuit de katheter te voorkomen bij het wisselen van de opvangzak
- De (urine)opvangzak kun je (in verband met mogelijk lekkage) in een dubbele plastic zak doen en daarna met het huisvuil weggooien
- Was je handen met water en zeep na het wisselen van de (urine)opvangzak.
Wanneer je ondersteund wordt bij het verwisselen van de (urine)opvangzak, moet degene die helpt handschoenen dragen. Het dragen van een extra schort wordt aanbevolen wanneer er sprake is van ‘spettergevaar’. Na afloop dient de helpende de handen te wassen met water en zeep.
Braaksel (overgeven)
De maatregelen bij het omgaan met braaksel zijn hetzelfde bij ontlasting en urine.
- Maak bij braken, indien mogelijk, gebruik van het toilet. Lukt dat niet, gebruik dan zoveel mogelijk wegwerpmateriaal. Denk hierbij aan een plastic zak of draagtas in een emmer. Knoop de plastic zak of draagtas voorzichtig dicht en gooi deze direct na gebruik weg in een aparte vuilniszak, om lekken te voorkomen.
- Verwijder eventuele druppels op de bril; deppend en met droog toiletpapier.
- Braaksel mag je weggooien in het toilet.
- Als je in het toilet braakt; spoel het toilet dan 2x door met een gesloten deksel. Gebruik hierbij niet de waterbesparende knop.
- Was de handen na het braken en/of opruimen van het braaksel.
Tip: zorg; wanneer je de deur uitgaat, dat je opvangmateriaal bij je hebt wanneer je plots misselijk bent, zodat je ergens in kunt braken. Je kunt hierbij denken aan een plastic tasje.
Ondersteuning bij het wassen/douchen
Bij voorkeur verzorg je jezelf, maar soms is ondersteuning noodzakelijk. Je bepaalt zelf wat mogelijk is in jouw situatie. Bij ondersteuning bij de verzorging op bed of aan de wastafel wordt het gebruik van wegwerpwasdoekjes aangeraden; deze kun je kopen bij de thuiszorgwinkel en/of apotheek.
Voorschriften met betrekking tot schoonmaken
Het gebruik van een neutraal schoonmaakmiddel (bijvoorbeeld allesreiniger of groene zeep) is goed. De volgende voorschriften zijn van toepassing:
- Gebruik wegwerphandschoenen bij het schoonmaken van materiaal waar uitscheidingsproducten mee in aanraking zijn geweest. Denk hierbij aan het toilet, de douche en dergelijke.
- De gebruikte schoonmaakdoekjes mogen niet uitgespoeld worden in het sopwater. Je moet steeds een nieuw doekje te gebruiken. Verzamel de gebruikte schoonmaakdoekjes in een aparte verzamelzak voor de was
Maak het toilet en douche minimaal 1x per week schoon of iedere keer wanneer deze erg vies is - De po of het urinaal moet na gebruik schoongemaakt worden. Deze spoel je, na gebruik, eerst om met koud water. Vervolgens was je deze met een neutraal reinigingsmiddel (allesreiniger of groene zeep).
- De postoel dient 1x per dag schoongemaakt te worden,
Wanneer de vloer of de vloerbedekking bevuild is met braaksel, urine of andere lichaamsvloeistoffen, kun je deze eerst droogdeppen met keukenpapier (absorberend) en daarna schoonmaken met een gewone zeepoplossing. Probeer ervoor te zorgen dat je van buiten naar binnen werkt (van schoon naar vuil). - Was je medicijncupje dat hergebruikt wordt, voorzichtig onder stromend water.
- Wanneer je hulp hebt in de huishouding, is het belangrijk dat je deze hulp informeert over bovenstaande voorschriften vanwege je behandeling met chemotherapie.
- Voor gebruikt van bestek, serviesgoed en andere gebruiksartikelen hoef je geen speciale maatregelen te nemen.
Schoonmaken bij BCG-Blaasspoelingen
Wanneer je wordt behandeld met blaasspoelingen met BCG, moet je het toilet iedere dag poetsen met chlooroplossing. Het gebruikte schoonmaakdoekje moet je apart wassen.
Voorschriften met betrekking tot afvalverwerking
Alle wegwerpmaterialen (bijvoorbeeld incontinentiemateriaal, bakjes met braaksel, gebruikt stomamateriaal of pillenstrips) die mogelijk in aanraking zijn geweest met cytostatica, moeten worden weggegooid in een aparte afvalzak. Dit mag een plastic tasje of boterhamzakje zijn. Dit om het risico op lekken te voorkomen. Sluit deze zak goed.
Deze dichtgeknoopte plastic zak kun je vervolgens in een plastic vuilniszak doen en gewoon met het huisvuil weggooien. Overgebleven medicijnen lever je in bij de apotheek.
Wat te doen als je in aanraking bent geweest met cytostaticaresten?
Af en toe contact met cytostaticaresten is tot nu toe niet als schadelijk bewezen. Dus je hoeft je geen zorgen te maken. Probeer mogelijk contact met cytostaticaresten zoveel mogelijk te voorkomen, maar mocht het jou of je naaste/mantelzorger overkomen, dan adviseren wij het volgende:
- Blijf vooral rustig.
- Probeer de plaats (bijvoorbeeld je handen, armen of iets dergelijks) te wassen met water en zeep.
Wanneer je twijfelt, kun je dit bespreken met je behandelend arts/verpleegkundige
Lichamelijk contact/seksualiteit
Je kunt vragen hebben over intiem contact, zoals knuffelen, het geven van een zoen of vrijen. Zover men weet, leidt dit niet tot schadelijke effecten. Je hoeft zoenen, intimiteit en lichamelijk contact niet te mijden.
Voorkomen van zwangerschap
Cytostatica kunnen aangeboren afwijkingen veroorzaken bij het ongeboren kind. Het is daarom verstandig voor zowel vrouwelijke als mannelijke patiënten tijdens en na de behandeling met chemotherapie zwangerschap te voorkomen door anticonceptie te gebruiken.
Bespreek de anticonceptiemaatregelen met je huisarts. Wanneer je denkt dat je tijdens de behandeling zwanger bent geraakt, vertel dit dan direct aan je arts of casemanager.
Zwangerschap en chemotherapie
Wanneer je naaste/mantelzorger zwanger is, heeft dit geen gevolgen voor de omgang. Je mag gewoon contact hebben met de zwangere. Deze mag je ondersteunen waar nodig met de nodige voorzorgsmaatregelen zoals in deze folder staan beschreven.
Informeren van familie, naasten en andere hulpverleners
Het is belangrijk je familie en de zorgverleners die bij je betrokken zijn (bijvoorbeeld de thuiszorg of de fysiotherapie) te melden dat je behandeld wordt met chemotherapie. Stel hen op de hoogte van de maatregelen die in deze folder staan. Met het opvolgen van deze maatregelen kun je de risico’s beperken en hoef je je niet ongerust te maken.
Heb je nog vragen?
We hebben geprobeerd zo volledig mogelijk te zijn in deze folder. Wanneer je vragen hebt over je situatie, stel deze dan gerust aan je behandelend arts of casemanager oncologie.
Telefoonnummer casemanager oncologie: 0413 - 40 22 90
E-mail: cm-onco@bernhoven.nl
Bovenstaande informatie is geschreven samen met artsen en (gespecialiseerd) verpleegkundigen van de genoemde afdeling(en). De afdeling communicatie & patiëntenvoorlichting verzorgt de eindredactie van deze folder.
Heeft u vragen en/of opmerkingen over deze folder? Belt u dan met de genoemde afdeling(en) of stuur een e-mail naar PatiëntService, psb@bernhoven.nl.
Aanvullende informatie
Algemeen maatschappelijk werk Oss Uden Veghel
http://www.ons-welzijn.nl/
Creatieve expressie voor mensen die met kanker geconfronteerd zijn (geweest) en hun naasten
- Stichting Chaja Oss e.o.
http://www.stichtingchaja.nl/ - Stichting OpAndereGedachten Veghel/Uden e.o.
http://opanderegedachten.nl/wie-wij-zijn/
Fysiotherapie bij oncologische aandoeningen
http://www.fyneon.nl/
Folder oncomove, bewegen tijdens chemotherapie
https://www.bernhoven.nl/patientenfolders/4871_bewegen-tijdens-chemotherapie-oncomove-inleiding-instructieboekje.pdf
Geheugentraining
https://www.cogmed.nl/
Hoofdhuidkoeling informatie
http://hoofdhuidkoeling.nl/
Informatie over kanker per ziektebeeld
www.kanker.nl
Inloophuizen
- Eindhoven: Inloophuis De Eik
http://www.inloophuis-de-eik.nl/ - Den Bosch: Vicky Brownhuis
http://www.vbrownhuis.nl/
Kanker en werk, verzuim- herstelbegeleiding bij kanker
http://stap.nu/
Look Good Feel Better, workshops uiterlijke verzorging bij kanker
http://www.lookgoodfeelbetter.nl/
Massage bij kanker
http://massagebijkanker.nl/
Psycho oncologische zorg
Helen Dowling instituut (o.a. Taborhuis Groesbeek)
https://www.hdi.nl/
Breath, op adem na borstkanker, zelfhulpwebsite
http://www.opademnaborstkanker.nl/
Voeding en kanker informatie
https://www.wkof.nl/leven-met-kanker/voedingenkankerinfo/
https://www.beleefjesmaak.nl/
Boottocht via Stichting Vaarkracht
www.vaarkracht.nl
Apps:
Gesprekshulp bij kanker. Dit is een gratis app voor mensen met kanker en hun naasten. Met de app kunnen gesprekken met de arts en andere zorgverleners voorbereid, opgenomen en terug geluisterd worden. De app is te downloaden via de Appstore of Google Play store.

Untire. Deze app geeft tips en adviezen bij aanhoudende vermoeidheid bij/na kanker. Het programma helpt u energie krijgen en met het verminderen van uw vermoeidheid. Deze app is te downloaden via de Appstore of Google Play store. U kunt op kanker.nl een tegoed aanvragen om deze app te kunnen kopen: https://www.kanker.nl/hulp-en-ondersteuning/appstore/over-de-appstore

Informatie over ondersteuning van het team Geestelijke verzorging
De medewerker die u kan ondersteunen:
 Karin van der Horst
Karin van der Horst
 Hans Schoffelmeer
Hans Schoffelmeer
Begeleiding van de geestelijk verzorger en tips rondom uw behandeling:
Ziek zijn gaat vaak over meer dan alleen lichamelijke problemen. Door ziekte kan je leven even stilstaan of juist enorm veranderen, waardoor de dingen die vanzelfsprekend waren ineens niet meer vanzelfsprekend zijn. Hierdoor kunnen er emoties loskomen en vragen opkomen waar je eerst nooit bij stilstond. In deze periode kan het fijn zijn met iemand te praten. Bijvoorbeeld over je leven, zorgen, angst, schuldgevoelens, levensvragen, spijt, eenzaamheid of geloof. Als geestelijk verzorger bieden we een luisterend oor en een vertrouwelijk gesprek waarin je vrijuit kunt praten. De gesprekken kunnen jou én je naasten helpen om met het ziek zijn of een naderend afscheid om te gaan. Naast gesprekken verzorgen we ook rituelen. Deze maken het vaak makkelijker om met de situatie om te gaan en om dingen los te laten of af te sluiten.
Tips:
- Erken je emoties en zorg ervoor dat je ze (op een goed moment) kunt toelaten en uiten (zoals gevoelens van verdriet, spijt, schuld, boosheid of frustratie)
- Deel je verhaal met iemand die je vertrouwt en bij wie jij je veilig en gehoord voelt
- Bespreek je twijfels of dilemma's (bijvoorbeeld of je er goed aan doet om door te gaan met behandelen) met iemand die geen belang heeft bij de te maken keuze
Websites:
- https://www.bernhoven.nl/specialismen-en-afdelingen/geestelijke-verzorging/
- https://centrumvoorlevensvragen-mob.nl/ (geestelijke verzorging bij u thuis)
- https://geestelijkeverzorging.nl/
Je kunt ondersteuning van een geestelijk verzorger vragen via uw casemanager
Tussen 9.00 en 9.45 of tussen 14.00 en 15.00 op 0413-402290, of via mail cm-onco@bernhoven.nl
Of je kunt zelf contact opnemen met één van onze geestelijk verzorgers op werkdagen tussen 9.00 en 17.00 op 0413 401232 of 0413 401233.
Informatie over voeding
De afdeling diëtetiek is bereikbaar via telefoonnummer 0413-402250 of per mail op dietetiek@bernhoven.nl. Je kunt ook direct contact opnemen met een van onze diëtistes:
De medewerker die je kan ondersteunen:

Fenna Donkers
f.donkers@bernhoven.nl

Moniek Postma
m.postma@bernhoven.nl

Inge Habraken, diëtist
i.habraken@bernhoven.nl
Tips rondom uw behandeling:
In deze PID-map vindt je de folder: “Goed eten en omgaan met klachten”. Hier krijg je tips bij verschillende voedingsproblemen.
Kom je met deze tips niet verder? Vraag jouw casemanager of oncoloog wat een diëtist voor jou kan betekenen. Zo nodig kan deze jou doorverwijzen.
Websites:
www.wkof.nl/leven-met-kanker/voedingenkankerinfo/
Op deze website worden vragen beantwoord over voeding rondom de behandeling van kanker en voeding ná de behandeling van kanker.
www.wkof.nl/leven-met-kanker/speciale-recepten-bij-kanker/Bij smaakproblemen
Tips en recepten.
www.kenniscentrumondervoeding.nl/energie-en-eiwitrijke-producten/
Lijst met eiwitrijke producten welke te koop zijn in de supermarkt.
Informatie over huisbezoeken
Als je thuis komt, kan het zijn dat er zich vragen of problemen voordoen die eerder, bij gesprekken in het ziekenhuis, nog niet speelde. Om die reden werken wij samen met verschillende organisaties die ook aan huis komen. De oncologieverpleegkundigen die hier werken zijn gespecialiseerd in het begeleiden van mensen met of na kanker. Zij komen bij je thuis in je eigen vertrouwde omgeving.
Zij kijken samen met jou naar waar je tegen aan loopt bij je behandeling en waar zij je kunnen ondersteunen. Dit kan zijn op het gebied van adviezen over voeding of medicijngebruik, maar ook op psychisch vlak kan zij ondersteuning bieden. Zij zijn ook op de hoogte van wie bij jou in de buurt kan ondersteunen, mocht je nu of in de toekomst meer zorg nodig hebben.
De ondersteuning van de oncologieverpleegkundige thuis wordt vergoed vanuit de basisverzekering.
Je casemanager kan je helpen bij aanmelding voor deze zorg.
Wij werken samen met de volgende organisaties:
- Care for Cancer, ondersteunende zorg thuis bij kanker
- Pantein, begeleiding thuis door de oncologieverpleegkundige thuiszorg
- Cura Excellent, oncologische huisbezoeken, regelt en ontzorgt
Informatie over medisch maatschappelijk werk
De medewerker die u kan ondersteunen:
 Pleuni de Caluwé - van Galen
Pleuni de Caluwé - van Galen
 Myrna van Nuland
Myrna van Nuland
Begeleiding van de medisch maatschappelijk werker:
Een diagnose zet je wereld even stil, laat je voelen hoe kwetsbaar je bent en kan zorgen voor veel onrust in jouw leven en dat van je naasten. Dingen die voorheen vanzelfsprekend waren zijn dat misschien niet meer. Bijvoorbeeld als je minder energie hebt dan je gewend bent, veelvuldig piekert, gezondheidsverlies ervaart, een veranderend toekomstbeeld, werk gerelateerd, rolverandering binnen je relatie of gezin. Medisch maatschappelijk werk begeleidt tijdens je ziekteproces bij datgene wat jou bezighoudt. We zijn er voor jouw verhaal, geven advies en handvatten als je dat nodig hebt en zoeken samen naar een manier hoe je om kan gaan met tegenslagen. Ziek zijn en de bijkomende behandelingen hebben niet alleen invloed op jou als persoon, maar ook op dat van jouw gezin en op je relatie(s). Het kan soms lastig zijn om het pad samen te bewandelen als er zoveel emoties, zorgen en angst bij komt kijken. Een geliefde niet willen belasten met jouw zorgen is dan ook een veelgehoorde reden om met medisch maatschappelijk werk te praten. Als je het fijn vindt is er ruimte voor gesprekken met jullie samen of individueel.
Medisch maatschappelijk werk denkt mee op alle leefgebieden: psychische gezondheid, lichamelijke gezondheid, zingeving, wonen, financiën, (sociale) relaties, werk en activiteiten (dagbesteding en hobby’s).
Vaak is het prettig om op voorhand kennis te maken met elkaar zodat je weet op wie je terug kan vallen als je dat nodig hebt. De medisch maatschappelijk werker heeft ook een signalerende rol en probeert, samen met jou, te voorkomen dat je vastloopt. Als het nodig is, zoeken we naar passende zorg. Mocht je ondersteuning willen van een medisch maatschappelijk werker kun je dit bij je casemanager aangeven. Zij verzorgen een verwijzing, zodat wij contact kunnen opnemen met jou.


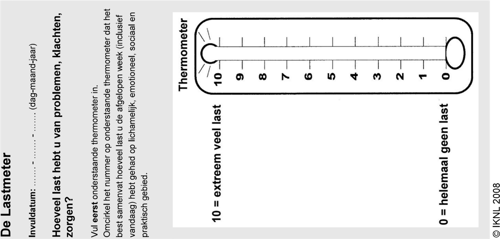
Lastmeter - Signaleren van problemen bij mensen met kanker (toelichting op de lastmeter)
Het is mogelijk dat je tijdens de behandeling of daarna behoefte hebt aan ondersteuning. Om ervoor te zorgen dat jij die ondersteuning op het juiste moment van de juiste zorgverlener krijgt, maken we in Bernhoven gebruik van de Lastmeter.
Inleiding
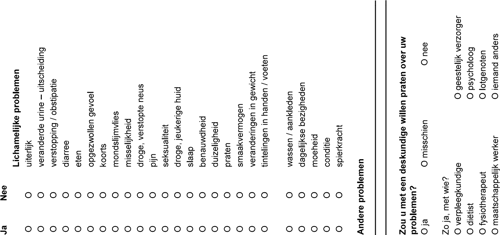
Kanker is een ziekte die het leven van jou en je naasten ingrijpend kan verstoren. Het is een spannende periode waarin je te maken kunt krijgen met situaties waar jezelf geen of moeilijk raad mee weet. Je kunt problemen ondervinden op lichamelijk, sociaal, psychisch of praktisch gebied.
• Bij psychische gevolgen kun je denken aan angst, onzekerheid, depressieve gevoelens en boosheid.
• Op praktisch gebied kun je aanlopen tegen problemen met het huishouden, vervoer of financiën.
• Voorbeelden van sociale gevolgen zijn veranderingen in je persoonlijke relaties, sociale activiteiten en werksituatie.
Het kan zijn dat je goed in staat bent om eventuele problemen zelf op te lossen met hulp van familie en vrienden, je behandelend arts en de (oncologie)verpleegkundige. Het is ook mogelijk dat je tijdens de behandeling of daarna behoefte hebt aan extra ondersteuning. Om ervoor te zorgen dat je die ondersteuning op het juiste moment van de juiste zorgverlener krijgt, maken we in Bernhoven gebruik van de Lastmeter.
Lastmeter
Met de lastmeter worden problemen, klachten en zorgen die jij door jouw ziekte en / of behandeling ervaart in kaart gebracht zodat ze bespreekbaar kunnen worden gemaakt.
Op de Lastmeter geef je aan hoe het met je gaat en welke problemen je mogelijk ervaart op lichamelijk, emotioneel, sociaal, praktisch en spiritueel gebied. De verpleegkundige bespreekt jouw antwoorden met je en verwijst jou zo nodig (met jouw toestemming) naar een andere, gespecialiseerde zorgverlener. Je kunt in Bernhoven bijvoorbeeld advies en ondersteuning krijgen van een maatschappelijk werker, psycholoog, geestelijk verzorger, diëtist of fysiotherapeut. Ook contact met een lotgenoot kan helpen.
Hoe vaak invullen?
Je krijgt de lastmeter op verschillende momenten tijdens jouw behandeling en in de controleperiode. Dit verschilt per patiënt en per behandeling. Natuurlijk kun je ervoor kiezen om het vaker te doen, minder vaak of helemaal niet.
Wat biedt de Lastmeter jou?
De Lastmeter bied je de mogelijkheid om zelf aan je zorgverlener(s) te laten weten hoe het met je gaat. Het is een middel om je te helpen in gesprek te gaan over de door jou ervaren gevolgen van jouw ziekte. Je kunt aangeven met welke gespecialiseerde zorgverlener je contact wilt. Bijvoorbeeld met een psycholoog, maatschappelijk werker of bijvoorbeeld die van een lotgenoot.
Waar vind je de Lastmeter?
Je krijgt de Lastmeter tijdens het intakegesprek met jouw casemanager. De casemanager legt aan je uit wanneer je de lastmeter retour mag sturen. Belangrijk is wel dat je de Lastmeter zelf invult en dit niet door iemand anders laat doen.
Hulpaanbod
Om je inzicht te geven in het hulpaanbod van Bernhoven geeft deze folder een overzicht waarin omschreven staat welke hulp geboden kan worden door welke zorgverlener.
Je kunt zelf contact opnemen met een patiëntenvereniging of met lotgenoten. Hiervoor kun je kijken op de website KWF of kanker.nl
In deze folder vind je de hulpverleningsmogelijkheden die je in of via dit ziekenhuis kunt raadplegen. Voor de meeste hulpverleningsmogelijkheden geldt dat er geen kosten aan verbonden zijn of er is sprake van vergoeding door de zorgverzekeraar.
Medisch Maatschappelijk Werker
Je kunt bij de medisch maatschappelijk werker terecht voor vragen en problemen die de diagnose kanker met zich meebrengt. Dit kunnen praktische vragen zijn, die te maken hebben met werk, financiën of leefsituatie. Ook kunnen er vragen zijn van emotionele aard en de gevolgen van de ziekte voor jezelf, je relatie, gezin en naasten. Het is mogelijk de begeleiding op ieder moment te starten, direct na de uitslag, maar ook tijdens of na de behandeling. De begeleiding kan kort - of langdurend zijn. Omdat kanker ook degenen raakt die jou dierbaar zijn, kunnen zij eveneens een beroep doen op het medisch maatschappelijk werk.
Klinisch psycholoog
Als er een mogelijke samenhang bestaat tussen lichamelijke en psychische klachten kan de klinisch psycholoog ingeschakeld worden. Het is mogelijk dat het jou moeite kost de behandeling en de eventuele gevolgen van de ziekte te verwerken. De gevolgen kunnen betrekking hebben op jouw stemming, je zelfbeeld, seksualiteit, lichamelijke prestaties en het (veranderde) uiterlijk. Ook kan er aandacht geschonken worden aan de omgang met naasten of het hervatten van werk en taken. In een aantal gesprekken worden jouw problemen in kaart gebracht en wordt hulp geboden om jouw klachten te verminderen.
Geestelijk verzorger
De diagnose kanker kan zeer ingrijpend zijn in iemands leven. Gedachten over het eigen leven, relaties met anderen, het ouder worden en de dood hangen daarmee samen. Dit geldt ook voor zorgen over de toekomst, afhankelijkheid, verlies of de zin van het leven. Daarnaast kunnen ingrijpende keuzes die gemaakt moeten worden, zorgen voor verwarring. De geestelijk verzorgers bieden begeleiding, ongeacht geloofs - of levensopvatting en zijn bekend met religieuze rituelen.
Seksuoloog
Op het gebied van intimiteit kan je door alles wat er op jou afkomt en door bijwerkingen van de behandeling problemen ervaren. Een seksuoloog kan je helpen om dit te bespreken.
Fysiotherapeut bij jou in de buurt
Voor problemen die te maken hebben met bewegen kun je terecht bij de fysiotherapeut. Hierbij kun je denken aan vermoeidheid of een slechte conditie. De fysiotherapeut kan adviezen geven over het vaststellen van jouw grenzen en het opbouwen van jouw conditie. De fysiotherapeut zal je begeleiden bij het bewegen (oefenen en trainen). De duur, intensiteit en aard van de fysiotherapie behandeling is afhankelijk van jouw doel, mogelijkheden en beperkingen. Wij verwijzen naar een fysiotherapeut bij je in de buurt. Je kunt op deze websites zien waar oncologie fysiotherapeuten werkzaam zijn in de regio.
Het Fysiotherapie Netwerk Oncologie (FyNeOn) of Onconet
Daarnaast is het verstandig om na te gaan in hoeverre je verzekerd bent voor deze hulp.
Diëtist
Zowel voor, tijdens en na de behandeling kun je terecht bij een diëtist. Je kunt er terecht met vragen over verminderde eetlust, misselijkheid en braken, smaak - en geurverandering, slik - en kauwproblemen, gewichtsveranderingen en stoelgangproblemen.
Pijnteam
Een ziekte als kanker en de behandeling daarvan, kan pijnklachten veroorzaken. De pijn kan verschillende oorzaken hebben en daarom kan ook de behandeling op verschillende manieren plaatsvinden. Soms is hierbij de expertise van een pijnteam nodig. In een pijnteam werken verschillende specialisten samen met als doel de pijn te verminderen.
Oncologie en Revalidatie
De ziekte kanker en de behandeling daarvan, heeft voor veel patiënten aanzienlijke gevolgen op lichamelijk, psychisch en sociaal gebied. Een revalidatieprogramma waarin lichaamsbeweging en psychosociale begeleiding gecombineerd worden kan soms een meerwaarde hebben. Je casemanager kan met jou in gesprek gaan over wat je nodig hebt om jouw dagelijks functioneren te verbeteren en kan je hiervoor verwijzen.
Care for Cancer
De consulenten van Care for Cancer zijn ervaren oncologieverpleegkundigen (niet in dienst bij Bernhoven). Zij bezoeken je thuis, beantwoorden vragen over de gevolgen van jouw diagnose en behandeling en geven praktische tips over jouw thuis - en werksituatie. Daarnaast geven zij voorlichting over aanvullende zorgmogelijkheden en verwijzen zij door naar bijvoorbeeld inloophuizen of patiëntverenigingen. Meer informatie kun je vinden op de website van Allerzorg.
De oncologieverpleegkundige van Bernhoven, jouw casemanager kan jou hiervoor aanmelden. Deze begeleiding wordt door je zorgverzekeraar vergoed.
Vragen?
Mocht je nog vragen hebben naar aanleiding van deze folder, de Lastmeter of andere vragen rondom jouw behandeling dan kun je contact opnemen met:
• Het Casemanagement Oncologie:
Wij zijn telefonisch bereikbaar op 0413 - 40 22 90 (tussen 09.00 - 09.45 uur en 14.00
- 15.00 uur) en per mail via cm-onco@bernhoven.nl
• De Coloncare:
Wij zijn telefonisch bereikbaar op 0413 - 40 22 90 (tussen 08.00 - 09.00 uur) en per mail via coloncare.nl