Blaaskanker (persoonlijk informatiedossier)
Je uroloog heeft verteld dat er een afwijking in je blaas is gevonden. Dit kan goedaardig of kwaadaardig zijn. Je krijgt verder onderzoek en misschien een behandeling.
Diagnose en behandeling van goedaardige en/of oncologische aandoeningen kan complex zijn waarin mogelijk meerdere behandelaars, hulpverleners en instellingen een rol spelen. De polikliniek urologie heeft ervoor gekozen casemanagers aan te stellen. Deze casemanager is een ervaren urologieverpleegkundige, die je ondersteuning en begeleiding geeft.
Van maandag t/m vrijdag tussen 8.30 en 17.00 uur is er een casemanager aanwezig. Je kunt contact opnemen met de polikliniek urologie.
- Telefoonnummer 0413-401968
Wij zijn niet altijd direct in de gelegenheid je te woord te staan maar nemen wel altijd binnen 24 uur contact met je op.
1. De blaas
Wat is de blaas?
De blaas is een onderdeel van de urinewegen. De urinewegen bestaan uit:
- twee nieren
- twee urineleiders
- de blaas
- de plasbuis
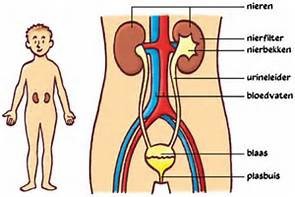
Door het filteren van het bloed halen de nieren schadelijke stoffen uit het bloed. Deze afvalstoffen vormen, samen met het overtollige vocht uit het lichaam, de urine.
De nieren hebben nog andere functies maar daar gaan we nu niet op in.
Via urineleiders (ureteren) wordt de urine vanuit de nieren naar de blaas getransporteerd.
De blaas is een hol orgaan en de wand bestaat uit spierweefsel. De blaas is gelegen achter het schaambeen onder in de buik. Door uitrekken en samenknijpen van de blaasspier kan deze groter en kleiner worden. De functies van de blaas zijn het opslaan van urine en het lozen hiervan.
Als de blaas vol is gaat er een seintje naar de hersenen. Je word je bewust van drang en wanneer het bewustzijn toestemming geeft trekt de blaas zich samen en wordt de urine via de plasbuis naar buiten geperst. Bij mannen bevindt de prostaat zich direct onder de blaas. De plasbuis loopt door de prostaat heen en daarna door de penis.
Wat is blaaskanker?
Een lichaam bestaat uit miljarden cellen. Dagelijks sterven cellen af en deze worden door celdeling weer vernieuwd. Zo kunnen bijvoorbeeld wonden genezen. Een enkele keer slaat deze celdeling op hol en ontstaat er een gezwel of tumor. Er zijn goedaardige en kwaadaardige tumoren. Goedaardige gezwellen groeien niet door andere weefsels heen en ze verspreiden zich niet door het lichaam. Een kwaadaardige tumor kan door omliggende weefsels heen groeien. Uitzaaiingen zijn cellen die zijn losgelaten van een kwaadaardige tumor en op een andere plaats in het lichaam terecht komen en daar verder groeien als kwaadaardige tumoren. Een ander woord voor uitzaaiing is metastase.
Goedaardige tumoren van de blaas worden ook wel goedaardige poliepen genoemd. Ongeveer 5% van de poliepen in de blaas is goedaardig. Ongeveer 95% is kwaadaardig, maar de ernst is afhankelijk van de Tumorgraad.
Soorten blaastumoren
Niet-spierinvasieve blaastumoren
Ze hebben de vorm van een vlak gezwel, een paddenstoel of een trosje en groeien niet door de blaaswand heen. Ze kunnen langzaam of snel groeien en komen soms weer terug nadat ze verwijderd zijn.
Spierinvasieve blaastumoren
Deze groeien door in de diepere lagen van de blaaswand en kunnen hier zelfs doorheen groeien.
Er kunnen cellen van deze tumoren losraken en zich door het lichaam verspreiden (uitzaaiingen) via het bloed. Deze cellen worden om te beginnen teruggevonden in de dichtstbijzijnde lymfeklieren, later mogelijk ook op andere plaatsen in het lichaam zoals longen, lever en botten.
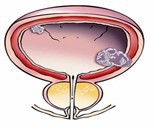
Blaaskanker geeft in het begin meestal geen klachten. Symptomen die voor kunnen komen zijn:
- bloed bij de urine
- pijn bij het plassen
- vaak moeten plassen
- pijn in de buik of flank
Wanneer de kankercellen via de bloedbaan of lymfebanen al op andere plaatsen in het lichaam terecht zijn gekomen kan dit klachten geven zoals vermoeidheid, gewichtsverlies, lusteloosheid of pijn.
Blaaskanker is net als alle andere vormen van kanker niet besmettelijk, ook niet via de urine.
De ziekte komt vaker voor bij mannen dan bij vrouwen en vooral bij mensen ouder dan 60 jaar.
De oorzaak van blaaskanker is niet duidelijk. We weten wel dat roken de kans op het krijgen van blaaskanker aanzienlijk vergroot, of blootstelling aan kankerverwekkende stoffen op het werk.
2. Onderzoeken (diagnostiek)
Om blaaskanker te kunnen vaststellen zijn diverse onderzoeken mogelijk. De uroloog geeft aan welke onderzoeken voor je nodig zijn om een goede diagnose te kunnen stellen. Hieronder volgt een korte uitleg van een aantal van deze onderzoeken.
Urineonderzoek
- Urinesediment: Bij dit onderzoek van de urine kan onder andere worden aangetoond of er spoortjes bloed of witte bloedcellen aanwezig zijn.
- Urinekweek: Hiermee kan je aantonen of er bacteriën in de urine aanwezig zijn.
- Urinecytologie: De urine wordt onderzocht op eventuele aanwezigheid van kwaadaardige cellen.
Cystoscopie
Door middel van een kijkonderzoek wordt de binnenkant van de blaas bekeken. Hierbij wordt een cystoscoop gebruikt. Dit is een holle buis met een kijkertje welke door de uroloog via de plasbuis in de blaas wordt geschoven. Het onderzoek gebeurt op de polikliniek.
CT-scan van de urinewegen
CT staat voor Computer Tomografie. Door gebruik te maken van röntgenstraling en een computer worden er een serie foto’s gemaakt waarbij een orgaan of weefsel in plakjes in beeld wordt gebracht. Deze doorsneden geven een beeld van plaats, grootte en uitbreiding van eventuele uitzaaiingen.
Aanvullende onderzoeken kunnen zijn :(komt zelden voor)
Skeletscan (Botscan)
Met behulp van een radioactieve stof die wordt toegediend via een bloedvat kunnen uitzaaiingen in de botten zichtbaar worden gemaakt.
Scan van de longen (CT-Thorax)
CT staat voor Computer Tomografie. Door gebruik te maken van röntgenstraling en een computer worden er een serie foto’s gemaakt waarbij een orgaan of weefsel in plakjes in beeld wordt gebracht. Deze doorsneden geven een beeld van plaats, grootte en uitbreiding van eventuele uitzaaiingen. Hiermee wordt bekeken of er uitzaaiingen in longen of daarbij gelegen lymfeklieren zijn.
MRI
Hierbij wordt gebruik gemaakt van sterke magneet- en radiogolven. Deze golven wekken signalen op die worden opgevangen door een antenne. Deze signalen worden vervolgens door een computer omgezet in beelden. De beelden laten doorsneden van het te onderzoeken lichaamsdeel zien waardoor de tumoren of eventuele uitzaaiingen in beeld kunnen worden gebracht. Het is een pijnloos en ongevaarlijk onderzoek.
4. Behandelingen
Niet-spierinvasieve tumoren:
TUR-T (Trans Urethrale Resectie Tumor)
Het operatief verwijderen van de tumor via de plasbuis. Tijdens een TUR-T wordt er naar gestreefd de tumor volledig te verwijderen. De operatie zelf is dus ook al een behandeling.
Het weggenomen weefsel wordt door de patholoog onderzocht. Het onderzoek geeft informatie over de aard van de tumor en hoever het is gevorderd. Deze informatie is belangrijk voor het bepalen van de vervolgbehandeling.
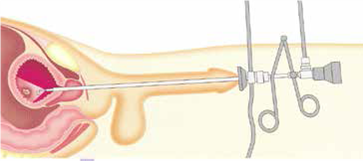
Re-TUR-T
Komt vaak voor indien er twijfel is of bij de eerste TUR-T alles is verwijderd.
Blaasspoelingen
Er is een reële kans dat de tumor terug komt na de operatie. Dit noem je een recidief. Om de kans op een recidief te verkleinen na de operatie wordt vaak een behandeling van blaasspoelingen gegeven.
Bij een blaasspoeling wordt de blaas gespoeld met een vloeistof waarin een medicijn is opgelost.
Er zijn twee soorten blaasspoelingen:
- Cytostatica ofwel chemotherapie (medicijnen die kankercellen vernietigen)
- Immunotherapie (middelen die het afweersysteem van het lichaam stimuleren en aanzetten tot afweer tegen kankercellen)
Bij tumoren met een hoge graad van kwaadaardigheid wordt meestal gekozen voor immunotherapie. Bij tumoren met een lage graad wordt gekozen voor cytostatica. Uit onderzoek is gebleken dat een eenmalige spoeling met cytostatica binnen 24 uur na de operatie de kans op een recidief kan verkleinen. Er mag dan echter tijdens de operatie geen gaatje in de blaas zijn ontstaan en er mag geen bloed in de urine zitten. Bij een kleine tumor met minimale kans op recidief kan een eenmalige spoeling voldoende zijn. Bij risico volle tumoren volgt meestal een serie van spoelingen.
Spier–invasieve tumoren:
Radicale Cystectomie
Een spier-invasieve tumor is doorgegroeid in de spierlaag van de blaas. Deze tumoren kunnen zich agressief gedragen. In dit geval is het noodzakelijk de blaas, omliggende lymfeklieren en organen operatief te verwijderen. De chirurg zal een vervangende blaas of stoma aanleggen.
- Bij de man wordt meestal ook de prostaat, de zaadblaasjes, deel van de zaadleiders en soms de plasbuis verwijderd.
- Bij de vrouw worden meestal de baarmoeder, eierstok(ken), soms de plasbuis en een deel van de vaginavoorwand verwijderd.
Het is een ingrijpende operatie waarvoor je wordt doorverwezen naar een ander ziekenhuis.
Wanneer blijkt dat er uitzaaiingen zijn, heeft het verwijderen van de blaas geen zin.
Radiotherapie
Bij radiotherapie wordt de tumor van buitenaf bestraald. (De straling vernietigt de kankercellen.)
Wanneer een operatie niet mogelijk of gewenst is, omdat bijvoorbeeld de lichamelijke conditie niet goed genoeg is, kan radiotherapie een behandeling zijn.
Klachten die het gevolg zijn van een uitgezaaide tumor kunnen door middel van radiotherapie palliatief behandeld worden.
Chemotherapie
Als er uitzaaiingen gevonden zijn kan chemotherapie worden geadviseerd om de ziekte af te remmen. Soms wordt er ook chemotherapie gegeven voorafgaand aan de operatie. Dit zal de uroloog dan met je bespreken.
Chemotherapie is een behandeling met medicijnen (cytostatica) die de groei van kankercellen afremt. Via het bloed komt het medicijn in het hele lichaam.
Afzien van behandelen
Wanneer je twijfelt aan de zin van behandelen, bespreek dit dan met je arts. Je hebt altijd het recht om af te zien van (verder) behandelen. Het zou kunnen zijn dat je de belasting of de mogelijke bijwerkingen of gevolgen van de behandeling niet meer kunt verdragen.
Wat je beslissing ook zal zijn, je arts zal altijd de noodzakelijke medische zorg en begeleiding blijven geven om de hinderlijke gevolgen van je ziekte zoveel mogelijk te blijven behandelen.
5. Vervolg na de behandeling
Het is moeilijk aan te geven wanneer iemand genezen is van blaaskanker.
Ook na een in opzet curatieve (genezende) behandeling bestaat het risico dat de ziekte terugkomt.
Het risico wordt kleiner naarmate de periode dat de ziekte niet aantoonbaar is langer duurt.
Je zult een aantal jaren bij de arts onder controle blijven. Je arts zal met regelmaat door middel van een cystoscopie je blaas inspecteren, soms aangevuld met beeldvorming.
6. Seksualiteit en blaaskanker
Mensen met (gevorderde) blaaskanker kunnen na verloop van tijd problemen krijgen op het gebied van seksualiteit.
Dit kan door lichamelijke en/of psychische klachten veroorzaakt worden maar ook door onzekerheid over je lichaam.
Het kan zijn dat de relatie tussen twee mensen veranderd als een van de twee ziek wordt. Wanneer partners niet meer met elkaar vrijen verandert vaak ook de intimiteit.
Het kan ook zijn dat je door onderzoeken, blaasspoelingen of radiotherapie geen zin meer hebt in seks.
Sommige behandelingen van gevorderde blaaskanker kunnen klachten geven die je belemmeren in je seksleven:
- moeheid
- pijn
- erectiestoornissen
- droge en/of vernauwde vagina
- overgangsklachten
- het verlies van libido (zin in seks)
- ontbreken van een zaadlozing (droog orgasme)
Soms is er iets te doen aan een seksuele stoornis. Voor de man zijn er medicijnen of hulpmiddelen waarmee een erectie opgewekt en behouden kan worden.
Seksuele problemen kunnen zo ingrijpend zijn dat je advies en steun van anderen nodig hebt. Afhankelijk van de aard en ernst van de problemen kun je hulp vragen aan je arts, gespecialiseerde hulpverleners of lotgenoten.
7. Meer informatie en hulp
KWF
Het KWF zet zich in op het gebied van wetenschappelijk onderzoek, voorlichting, patiënten-ondersteuning en fondswerving. Zij werken intensief samen met patiëntenorganisaties.
www.kwfkankerbestrijding.nl
0800- 022 66 22 (gratis)
Vereniging Waterloop
Vereniging Waterloop is een patiënten organisatie voor mensen met blaas- of nier kanker. De vereniging organiseert lotgenotencontact, geeft voorlichting en advies. De vereniging wordt ondersteunt door KWF.
www.verenigingwaterloop.nl
6-218 93 190 of 06-508 24 693
Nederlandse Federatie van Kankerpatiëntenorganisaties
www.nfk.nl
info@nfk.nl
(030) 291 60 90
Stichting Chaja
Stichting Chaja organiseert creatieve diverse terugkerende maar ook eenmalige activiteiten om de ziekte kanker emotioneel te verwerken en een nieuwe balans in je leven te vinden.
LEVEN met blaas- of nierkanker
Deze vereniging verbindt mensen met kanker aan de urinewegen met elkaar en biedt ondersteuning door middel van ervaringsdeskundigheid.
Zij organiseren lotgenotencontact, geven informatie en voorlichting en behartigen belangen.
www.blaasofnierkanker.nl
030-291 60 90
Literatuurtip
• Zorgboek Blaaskanker, H. van Duijn & S. Kollaard – ISBN: 9789086480623
8. De Lastmeter
De ziekte kanker en de behandeling ervan kan je leven ingrijpend verstoren. Er kunnen niet alleen lichamelijke klachten maar ook psychische, sociale en praktische klachten optreden. Je kan gevoelens van angst, onzekerheid, somberheid of boosheid ervaren.
Op praktisch gebied kun je tegen problemen met vervoer, huishouden of financiën aanlopen.
Op het sociale vlak kun je merken dat er veranderingen ontstaan in persoonlijke relaties, je werksituatie of je sociale activiteiten.
Wellicht ben je goed in staat om eventuele problemen zelf op te lossen of met hulp van je partner, familie, vrienden, je arts en verpleegkundige.
Het zou kunnen zijn dat je tijdens of na de behandeling behoefte hebt aan ondersteuning. Om ervoor te zorgen dat je die ondersteuning op het juiste moment en van de juiste zorgverlener ontvangt maken wij gebruik van de Lastmeter.
Met de Lastmeter kun je aangeven hoe het met je gaat, hoeveel last je hebt van problemen, klachten en zorgen. De meter bestaat uit een thermometer en een vragenlijst.
De meter heeft een schaalverdeling van “0 tot 10”,waarbij “0” geen last betekent en “10” extreem veel last. Door een streepje op de meter te plaatsen kun je aangeven hoeveel last je ervaart.
Bij de vragenlijst hoef je enkel een kruisje te plaatsen bij ja of nee.
De Lastmeter is een hulpmiddel om aan te geven of je klachten hebt en welke klachten. De verpleegkundige zal samen met je de lijst bespreken en indien nodig in overleg met de uroloog doorverwijzen naar een gespecialiseerde hulpverlener.
Dit zou bijvoorbeeld een diëtiste, fysiotherapeut, maatschappelijk werker, geestelijk verzorger of psycholoog kunnen zijn.
Contact met een lotgenoot of deelname aan een revalidatieprogramma zou ook kunnen helpen.
Wij zullen je enkele keren per jaar vragen de Lastmeter in te vullen en je bepaalt zelf of je dat wel of niet doet.
De Lastmeter bied je de gelegenheid om zelf aan je zorgverlener(s) aan te geven hoe het met je gaat. Het is een middel om je te helpen met de zorgverlener in gesprek te gaan over hoe je je ziekte ervaart en de eventuele gevolgen daarvan. Bovendien kun je aangeven of je behoefte hebt aan ondersteuning, denk aan bijvoorbeeld psycholoog of lotgenotencontact. Je kunt altijd om ondersteuning vragen, ook als de uitslag van de Lastmeter daar geen aanleiding toe geeft.
Heb je nog vragen?
Heb je na het lezen van deze folder nog vragen? Neem dan gerust contact op met polikliniek urologie:
- 0413 - 40 19 68 (8.00 - 17.00 uur).
Tip: noteer eventuele vragen en aantekeningen. Deze vragen en/of aantekeningen kun je in een volgend gesprek met je zorgverlener aan bod laten komen.


