Embolisatie van de baarmoeder bij vleesbomen (myomen)
Binnenkort krijg je een behandeling van myomen (vleesbomen) in de baarmoeder. In deze folder lees je algemene informatie over de behandeling. Het kan zijn dat de situatie voor jou iets anders is. Bespreek vragen altijd met je behandelend arts.
In deze folder:
- Wat is een embolisatie?
- Voorbereiding thuis
- Opname en behandeling
- Na de behandeling
- Vragen of problemen
Wat is een embolisatie?
Bij een embolisatie wordt de bloedtoevoer naar de vleesbomen afgesloten. Hierdoor krijgen de vleesbomen geen bloed meer en worden ze kleiner. Dit proces duurt meestal enkele maanden. Ook de klachten nemen in die periode langzaam af.
Tijdens de behandeling brengt de arts kleine kunststof bolletjes in de bloedvaten die naar de vleesbomen lopen. Deze bolletjes sluiten de bloedvaten af. De behandeling wordt uitgevoerd door een interventieradioloog. Dit is een arts die ingrepen doet met behulp van röntgenbeelden.
Belangrijk
Ben je bij eerder röntgenonderzoek overgevoelig gebleken voor contrastmiddel? Geef dit dan vooraf door aan de afdeling Radiologie via telefoonnummer 0413 – 40 19 60.
Gebruik je bloedverdunners of metformine (Glucophage®)? Bespreek dit vooraf met je behandelend arts. In overleg stop je hier tijdelijk mee. Andere medicijnen mag je meestal gewoon blijven gebruiken.
Voor deze behandeling wordt contrastvloeistof gebruikt. Daarom moet je nierfunctie bekend zijn. Als je een verminderde nierfunctie hebt, kan de arts extra maatregelen nemen. Je arts bespreekt dit met je.
Ben je zwanger of denk je dat je zwanger bent? Meld dit altijd aan je arts. De behandeling kan niet doorgaan tijdens een zwangerschap.
Enkele weken voor de behandeling krijg je een afspraak met de interventieradioloog. Tijdens dit gesprek wordt de behandeling met je besproken.
Voorbereiding thuis
Je moet voor de behandeling nuchter zijn. Dit betekent dat je niet mag eten, drinken en roken. De preoperatieve screening (POS) geeft je hierover uitleg. Hiervoor krijg je een aparte afspraak.
Opname
Je wordt voor deze behandeling één dag opgenomen. Je krijgt hierover informatie van Bureau Opname. Eén werkdag voor de behandeling bel je met de opnameplanning. Zij vertellen je hoe laat en waar je je moet melden.
- Tot zes uur voor de behandeling mag je niet eten of drinken.
- Tot twee uur voor de behandeling mag je heldere dranken drinken. Geen melk of melkproducten.
- Vanaf twee uur voor de behandeling mag je niets meer drinken.
- Ongeveer een uur voor de behandeling neem je de voorgeschreven pijnmedicatie in.
Je meldt je op de short stay-afdeling. Tijdens het opnamegesprek worden controles gedaan, zoals het meten van je bloeddruk. Je krijgt een infuus in je arm. Daarna ga je in bed naar de afdeling Radiologie.
De behandeling
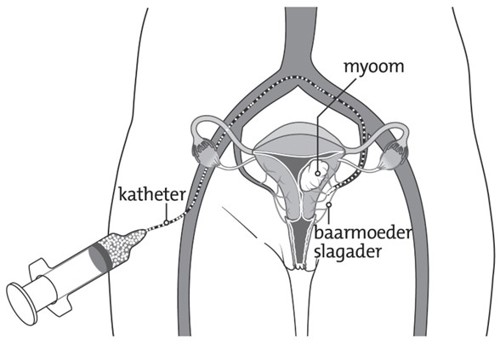
Tijdens de behandeling lig je op je rug op de behandeltafel. Je krijgt diepe sedatie, waardoor je slaapt en de ingreep niet bewust meemaakt. Nadat je slaapt, wordt een blaaskatheter ingebracht. Dit is een slangetje in de blaas waardoor de urine kan weglopen. De katheter blijft zitten totdat je na de behandeling weer voldoende kunt bewegen en naar het toilet kunt.
De arts brengt een dun slangetje via de lies in een bloedvat. Dit slangetje wordt naar de bloedvaten van de baarmoeder geleid. Via dit slangetje worden de kunststof bolletjes ingebracht die de bloedtoevoer naar de vleesbomen afsluiten.
Aan het einde van de behandeling verwijdert de arts het slangetje en sluit het gaatje in de lies. De behandeling duurt ongeveer één tot anderhalf uur. Je blijft daarna minimaal één nacht in het ziekenhuis.
Na de behandeling
Na de behandeling bespreekt de interventieradioloog kort met je hoe het is gegaan. De eerste contactpersoon wordt telefonisch geïnformeerd.
Op de verpleegafdeling controleert de verpleegkundige regelmatig je bloeddruk, pols en de lies. Je moet twee uur plat blijven liggen. Zie je bloed of zwelling in de lies? Waarschuw dan direct de verpleegkundige.
Na de behandeling mag je weer eten en drinken. De gynaecoloog bepaalt wanneer je naar huis mag. Dit is meestal na één of twee dagen.
Mogelijke bijwerkingen
Na de behandeling kun je klachten krijgen. Deze verdwijnen meestal vanzelf.
- Je krijgt koorts hoger dan 38,5 °C.
- Je kunt een infectie van de baarmoeder krijgen. Dit merk je aan koorts, pijn in je onderrug en buik, pijn bij het plassen, vies ruikende vaginale afscheiding en een algemeen ziek gevoel.
- Je kunt een nabloeding krijgen op de plek van de punctie in je lies.
- Je kunt een trombosebeen krijgen. Dit merk je doordat één been snel dik wordt, de huid rood en strak aanvoelt en je een zwaar gevoel in dat been krijgt.
- Je kunt een allergische reactie krijgen op de contrastvloeistof. Dit merk je aan jeuk, galbulten, een bleke huid, zweten, hoesten, hoofdpijn en/of een sterke daling van je bloeddruk.
- Je kunt eerder in de overgang (menopauze) komen.
- Je kunt via de vagina een stukje vleesboom verliezen.
Leefregels en adviezen
- In de eerste week na de behandeling kun je nog pijn hebben. Ook kun je een lichte verhoging krijgen (lager dan 38,5 °C).
- Op de plek van de punctie kan een blauwe plek ontstaan. Deze verdwijnt vanzelf na verloop van tijd.
- Je mag douchen. We raden af om geslachtsgemeenschap te hebben, te zwemmen of in bad te gaan in de eerste twee weken. Doe dit ook niet zolang je vaginaal bloedverlies of afscheiding hebt.
- Enkele weken tot maanden na de embolisatie kun je vaginale afscheiding krijgen. Dit komt doordat de myomen krimpen. Soms verlies je via de vagina delen van een myoom. Je mag tampons gebruiken, zolang je deze regelmatig verwisselt.
- Je krijgt de LUSCI-app om je pijn te beoordelen. In deze app houd je je pijnscore bij. Het pijnteam leest deze gegevens uit.
- Drie tot vier dagen na de behandeling mag je je liezen niet zwaar belasten. Dit betekent dat je niet mag sporten en geen zware dingen mag tillen.
- Na twee weken kun je je normale werkzaamheden weer oppakken.
- Laat tot zes maanden na de behandeling geen spiraaltje plaatsen.
- Krijg je in de eerste twee weken na de embolisatie korte, hevige en golvende pijn? Dan mag je pijnmedicatie gebruiken.
Hoe succesvol is de behandeling?
De meeste mensen hebben na de behandeling minder pijn en minder bloedverlies. Bij 65 tot 95 van de 100 mensen is geen extra behandeling nodig. Soms is een andere behandeling alsnog nodig, zoals een baarmoederverwijdering.
Zwanger worden na een embolisatie is mogelijk. Er is nog onvoldoende bewijs over de invloed van de behandeling op de kans op zwangerschap.
Controle
Je krijgt een telefonische controleafspraak na één week en na drie maanden bij je behandelend arts.
Klachten of problemen
Vragen of problemen
Heb je vragen, problemen of klachten na de behandeling? Neem dan contact op met afdeling Gynaecologie:
Tijdens kantooruren (tussen 8.30 en 17.00 uur):
-
Gynaecologie: 0413 – 40 19 38
Na 17.00 uur en in het weekend:
-
0413 - 40 35 20


