Fistel bij de anus
In deze folder vind je informatie over de oorzaak, de klachten en de behandelingsmogelijkheden van een (peri-anale) fistel.
Een fistel
Een fistel is een onnatuurlijke verbinding van een lichaamsholte met een andere lichaamsholte of met de huid. Een lichaamsholte kan bijvoorbeeld een darm zijn of een afvoerbuis van een orgaan. De officiële naam voor een fistel bij de anus is een peri-anaal fistel. Meestal ontstaat een fistel na een ontsteking van een van de vele slijmkliertjes aan de binnenkant van de anus. Bij verstopping van een van deze kliertjes kan een abces ontstaan en als deze groot genoeg is kan deze ‘doorbreken’ naar het zachte weefsel van de bil of omgeving van de anus. Wanneer de ontstekingsverschijnselen zijn verdwenen, kan er een fistel overblijven. Soms lijkt het erop dat het fistelwondje is genezen, maar na enige tijd komt er toch weer vuil of vocht uit.
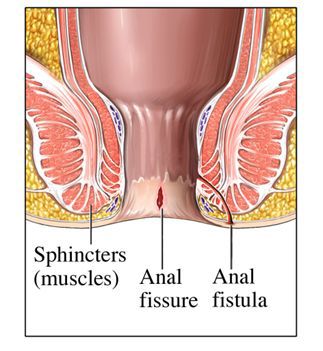
Aan de binnekant van de anus begint de fistel en loopt door naar een plek naast de anus. Beide openingen zijn dus de fisteluitgangen. (de inwendige en uitwendige). De fistelgang kan een rechtstreeks verloop hebben naar de endeldarm, maar kan ook heel gecompliceerd verlopen (bijvoorbeeld kronkelig en eventueel met zijvertakkingen, of hogerop door de sluitspier heen). Het is dus mogelijk dat een fistelopening bij de rechter bil een inwendige verbinding heeft met de linkerkant van de endeldarm.
Welke oorzaken zijn er?
Het is niet bekend waarom deze aandoening bij de een wel en bij de ander niet voorkomt. In zeldzame gevallen kan een peri-anale fistel een uiting zijn van een onderliggende darmziekte. In dat geval is het nodig röntgenfoto’s of een MRI scan van de darm te maken en een kijkonderzoek in de darm (endoscopie) te verrichten. Daarmee kan de ernst van de eventueel onderliggende darmziekte worden vastgesteld.
Welke klachten geeft een fistel?
Er komt regelmatig vocht of vuil uit de fistel. Ook kan er af en toe een abcesje ontstaan. Via de fistel komt het vuil naar buiten.
Hoe wordt een fistel behandeld?
Operatie
Er is maar één afdoende behandeling en dat is een chirurgische ingreep, waarvoor je meestal moet worden opgenomen op de afdeling dagbehandeling.
Bij de operatie wordt het verloop van de fistelgang vastgesteld en wordt de fistelgang helemaal opengelegd. Dat wil zeggen de fistel wordt in zijn geheel van begin tot het eind verwijderd. De wond wordt open gelaten.
Wanneer de fistel door de sluitspier rond de anus verloopt kan er een probleem ontstaan: wanneer teveel kringspier wordt beschadigd kan iemand incontinent worden en dat moet koste wat het kost vermeden worden.
Dan wordt een tussentijdse oplossing gevonden door een drain te plaatsen en na enkele maanden kan dan op een veilige manier een defintieve oplossing gevonden worden waarbij niet alleen de kringspier behouden blijft maar ook de fistel helemaal wordt verwijderd. Hiervoor zijn verschillende operatietechnieken. Wanneer dit voor jou van toepassing is dan bespreekt de chirurg met je welke techniek voor jou het beste is.
Wat gebeurt er na de operatie?
De wond wordt niet gehecht maar opengelaten. Hierdoor zal er zeker wat ongemak bestaan. Het wondgebied bij de anus is bedekt met een gaasje en voor extra gazen worden besteld en bij je thuis gebracht.
Na de ingreep heb je napijn. Milde pijnstillers (bijvoorbeeld Paracetamol 500 mg) kunnen de pijn verlichten.
Het beste is het wondgebied regelmatig schoon spoelen. Met name als je ontlasting hebt gehad, maar ook tussendoor. Twee à drie keer per dag is doorgaans genoeg. Met de douche kun je de wond gemakkelijk schoon spoelen.
Het is mogelijk dat je vlak na de ingreep (tijdelijk) enige moeite zult hebben de windjes of ontlasting op te houden. Dit komt omdat de anus door de wond niet meer mooi afsluit. De kringspier wordt niet beschadigd bij een operatie. Dit gaat met het dichtgroeien van de wond in enkele weken over.
Zijn er complicaties?
Bij alle operaties kunnen complicaties optreden. Zo zijn er ook bij deze ingreep de normale risico’s op complicaties van een operatie, zoals nabloeding, trombose en wondinfectie. Gelukkig komen deze weinig voor.
Daarnaast zijn er enkele (zeldzame) specifiek ingreepgebonden risico’s:
- Nabloeding: de ingreep vindt plaats in een bloedvatrijk gebied (de anus) en bovendien wordt de wond opengelaten.
- Incontinentie van de anus. Hieronder verstaan we het onvermogen om lucht (winden), vocht (slijm, diarree) en ontlasting onder controle te houden. Hierboven is uitgelegd dat in principe geen operaties uitgevoerd worden waarbij de kringspier wordt ingeknipt, maar toch kan met een groot ontstekingsproces soms wel de kringspier blijvend beschadigd raken.
- Ook kan een fistel een dusdanig litteken achterlaten dat de vorm van de anus blijvend veranderd is en een mooie afsluiting onmogelijk wordt. Helaas kan in een klein aantal gevallen het verlies van deze controle blijvend zijn.
Weer thuis, en dan?
Bij ernstige wondproblemen neem je contact met het ziekenhuis:
- Polikliniek chirurgie : 0413 – 40 19 59, route 050 (tijdens kantooruren)
- receptie Bernhoven : 0413 – 40 40 40, (buiten kantooruren)
Mocht het onverhoopt nodig zijn dat je naar de Spoedeisende Hulp van Bernhoven komt? Volg bij het ziekenhuis dan de borden 'Spoedpost'.
Werkhervatting
Wat de gevolgen van jouw aandoening en/of de behandeling voor jouw werk zijn, kun je met je leidinggevende of bedrijfsarts bespreken. De specialist kan jouw bedrijfsarts informeren over de ingreep. Om jouw privacy te beschermen is jouw toestemming nodig voor overleg tussen de specialist en jouw bedrijfsarts. De bedrijfsarts is degene die je begeleidt bij de terugkeer naar jouw werk. Daarom is het belangrijk dat jouw bedrijfsarts op de hoogte is van jouw aandoening of behandeling. Het is goed om de bedrijfsarts al vóór de operatie, of in ieder geval zo snel mogelijk daarna te informeren. Dat maakt het gemakkelijker om tot goede afspraken met jouw bedrijfsarts te komen.
Verergeren de klachten?
Als jouw klachten erger worden terwijl je al op de wachtlijst staat, bel dan met de polikliniek waar je onder behandeling bent. Jouw behandelend arts kan dan overleggen en besluiten of je al dan niet eerder moet worden geopereerd.
Heb je nog vragen?
Als je na het lezen van deze folder nog vragen heeft, aarzel dan niet deze te stellen aan jouw behandelend arts of aan de doktersassistente.
Polikliniek chirurgie : 0413 – 40 19 59, route 050


