Persoonlijk Informatiedossier voor patiënten met een plotselinge aandoening aan het hart
Je bent opgenomen op de afdeling Coronair Care Unit (CCU) of op de afdeling cardiologie van Bernhoven. Coronair Care is de Engelse benaming voor hartbewaking. Je bent in Bernhoven omdat je plotseling problemen hebt gekregen met je hart, in medische termen spreken we over een acuut coronair syndroom.
Wat is het doel van dit boekje?
We willen je zo goed mogelijk begeleiden bij hetgeen jou is overkomen: van opname tot ontslag en de revalidatieperiode thuis. Daarom krijg je dit Persoonlijk Informatie Dossier. In dit boekje staat alles wat voor jou belangrijk is. Bewaar het boekje goed, neem het ook mee als je naar het ziekenhuis komt voor controle. Noteer ook je eigen persoonlijke gegevens in dit boekje. Dit boekje is dus jouw persoonlijk eigendom.
Wat staat er in het Persoonlijk Informatie Dossier?
1. Algemene informatie over de afdeling cardiologie
2. Algemene informatie over acuut coronair syndroom:
2.1 Klachten
2.2 Onderzoek
2.3 Behandeling
3. Wat gebeurt er tijdens en na de opname
4. Hartrevalidatie
4.1 De FIT-module
4.2 Voorlichtingsmodule met DVD-presentatie
4.3 De voorlichtingsmodule (INFO-module)
5. Veel gestelde vragen
6. Voeding bij hart- en vaatziekten
7. En hoe zit het nu bij jou?
8. Adviezen voor thuis
9. Medicijngebruik
10. Controles
11. Controleafspraken
12. Vragen
13. Waar vind je meer informatie?
1. Algemene informatie afdeling en polikliniek cardiologie
Afdeling
De verpleegafdeling cardiologie is op B1 oost.
Van opname tot ontslag bespreekt de cardioloog of de zaalarts tijdens de dagelijkse visite zijn/haar bevindingen en het medisch beleid met jou.
De verpleegkundige legt een en ander uit tijdens je opname in het ziekenhuis.
De verpleegkundige bespreekt met de patiënten die een bypassoperatie / klepoperatie of een infarct hebben gehad of deelname aan de poliklinische voorlichtingsfilm wenselijk is.
Polikliniek
De polikliniek cardiologie is bereikbaar op telefoonnummer 0413 - 40 19 23, routenummer 120,
maandag t/m vrijdag 8.30-12.30 uur / 13.30-17.00 uur.
Het adres van Bernhoven is: Nistelrodeseweg 10, 5406 PT Uden.
De cardiologen houden ook spreekuur op de polikliniek in Oss. Het telefoonnummer is hetzelfde: 0413 - 40 19 23.
De polikliniek Oss is gevestigd in Plein Zwanenberg, Gezondheidslaan 1a in Oss.
Telefoonnummer hartrevalidatie: 0413 - 40 24 39 (telefonisch spreekuur op donerdag tussen 9.00 uur - 11.00 uur)
2. Algemene informatie over plotseling coronair syndroom
Wat is een plotseling coronair syndroom?
Een acuut coronair syndroom (ACS) is een aandoening van de bloedvaten rond het hart. Het gaat dan om de kransslagaders die ook wel coronairvaten worden genoemd. Een kransslagader is het beste vergelijken met een benzineleiding die zuurstofrijk bloed (de benzine) naar het hart (de motor) brengt waardoor het hart zijn pompwerking kan doen. De wand van de kransslagaders bestaat uit meerdere laagjes, vergelijk het maar met bladerdeeg. Bij een acuut coronair syndroom scheurt plotseling een van die laagjes. Daardoor ontstaat op de plek van het scheurtje een bloedstolseltje. Door dat stolsel raakt het bloedvat verstopt. Die verstopping kan kort duren, enkele minuten, maar kan ook langer aanhouden, wel een aantal uren lang.
Wat gebeurt er bij een verstopping?
Bij een verstopping krijgen de spiercellen van het hart even geen bloed en geen zuurstof meer. Duurt dit te lang dan gaan de hartspiercellen kapot. Dat is een hartinfarct of hartaanval. Of er bij een acuut coronair syndroom schade aan het hart ontstaat, hangt af van verschillende factoren:
- Waar zit de verstopping?
- Hoe lang heeft de verstopping geduurd?
Soms duurt een verstopping zó kort, dat er helemaal géén hartinfarct heeft plaatsgevonden.
Hartinfarct
Of er wel of geen hartinfarct heeft plaatsgevonden, hoe groot het infarct is geweest en daardoor ook hoe groot de schade aan het hart is, kan worden ingeschat met
- Hartfilmpjes, het zogenoemde electrocardiogram (ECG)
- Bloedonderzoek
- Geluidsonderzoek van het hart, een echocardiogram
Niet ieder hartinfarct is dus even groot. Daarom kan de behandeling per patiënt verschillen. Ook de gevolgen van een infarct kunnen voor iedereen weer anders zijn. Maar in het algemeen geldt dat hoe groter het infarct geweest is, hoe meer last je ervan kunt hebben. Want bij zo'n hartinfarct gaan de hartspiercellen kapot en die kunnen niet herstellen. Als er veel hartspiercellen kapot zijn, wordt het hart minder krachtig. Dat kan op den duur problemen geven, het zogenoemde hartfalen. Daarom is het belangrijk dat we ervoor zorgen dat de schade aan het hart zo klein mogelijk blijft, door je met medicatie te behandelen en zo nodig met andere behandelingen, zoals bijvoorbeeld een dotterbehandeling. Daarna moeten we samen met jou de kans dat je in de toekomst nog een keer een hartinfarct krijgt zo klein mogelijk maken.
Dotteren
Als de klachten en het hartfilmpje erop wijzen dat het bloedvat door de verstopping nog steeds is afgesloten, is het belangrijk ervoor te zorgen dat het bloedvat snel weer open gaat. Daarmee beperken we de schade aan het hart. Dit doen we met een spoed dotterbehandeling. Verderop in dit boekje lees je meer over de dotterbehandeling.
2.1 Welke klachten kunt u krijgen?
Bij een acuut coronair syndroom voel je meestal pijn of druk op de borst, soms straalt de pijn uit naar de kaken, armen of de rug. De klachten kunnen voorbij gaan, maar ze kunnen ook een tijd aanhouden. Soms kan het ook gebeuren dat je een infarct hebt gehad en niets hebt gevoeld. Ook is het zo dat niet alle pijn of druk bij een hartinfarct past. De slokdarm, de maag of hyperventilatie kunnen ook klachten geven die lijken op klachten van het hart.
Om zeker te weten of de klachten met je hart te maken hebben, onderzoeken we je verder. We doen bloedonderzoek en maken een hartfilmpje (ECG). We vragen je meerdere keren om precies te vertellen wat je klachten zijn. Want de klachten vormen voor ons een belangrijke aanwijzing of zij met het hart te maken hebben of toch met iets anders.
Hoe ontstaat plotseling coronair syndroom?
Een acuut coronair syndroom ontstaat door aderverkalking (atherosclerose) in de binnenwand van de kransslagaders. Door verschillende oorzaken kan zich vettig materiaal afzetten op de binnenlaag van de kransslagaders. Dit heet atherosclerotische plaques. Deze afzettingen bedekken niet de hele binnenlaag van de slagaderwand, maar bevinden zich wel op verschillende plekken.
Het proces van aderverkalking wordt in gang gezet en in stand gehouden door de vetten in het bloed. Witte bloedcellen dringen de binnenlaag van de slagaderwand binnen en nemen vetten uit het bloed op. Als de cellen afsterven, komt hun inhoud in de binnenwand van de slagader terecht. Dat is het begin van atherosclerotische plaque.
Zo'n plaque vult zich langzaam met vetachtig materiaal. Een omhulsel van bindweefsel houdt de plaque afgescheiden van de binnenwand van de slagader. Maar in dat bindweefsel kan een scheurtje ontstaan. Als dat gebeurt komen stoffen vrij die de bloedstolling bevorderen. Zo kan een stolsel ontstaan die het bloedvat helemaal kan afsluiten.
Er zijn een aantal zaken die het ontstaan van atherosclerotische plaque bevorderen: het hebben van een hoog cholesterolgehalte, hoge bloeddruk, suikerziekte, roken, overgewicht, te weinig beweging, reumatische aandoeningen of wanneer het in de familie voorkomt.
Coronaire vaatdysfunctie
Er kan ook sprake zijn van een acuut coronair syndroom waarbij geen verstoppingen worden gezien in de kransslagaderen. Dit kan door meerdere factoren komen, onder andere coronaire vaatdysfunctie. Coronaire
vaatdysfunctie betekent het niet goed functioneren van de vaatjes rondom het hart, bijvoorbeeld doordat deze niet voldoende verwijden of juist verkrampen (spasmen). Dit ziektebeeld kan alleen maar met medicatie
worden behandeld. Wanneer we denken dat dit de oorzaak is, bespreekt de cardioloog dat met je.
2.2 Onderzoek
Het onderzoek begint met het luisteren naar de klachten. De cardioloog stelt hier vragen over. Ook onderzoekt de cardioloog je lichamelijk en we meten de bloeddruk.
□ ECG
Op het hartfilmpje, het electrocardiogram (ECG) kunnen we soms al direct zien of er sprake is van een acuut coronair syndroom. Maar het kan ook zo zijn dat het op de ECG niet meteen duidelijk is. We maken vaker een ECG om te zien of er veranderingen zijn opgetreden.
□ Bloedonderzoek
We nemen bloed af om het te onderzoeken op tekenen van schade aan het hart. Dat kan op verschillende manieren. Als er hartspiercellen kapot gaan, komen bepaalde stoffen in het bloed, dit noemen we troponine en CK.
Het duurt een aantal uren voordat de schade aan het hart in het bloed te zien is. Daarom wordt het bloedonderzoek regelmatig herhaald.
Ook wordt via het bloed het cholesterolgehalte onderzocht en wordt gekeken of er sprake is van suikerziekte.
□ Hartkatheterisatie
Soms blijkt dat het hart nog steeds niet genoeg zuurstof krijgt. Dat kunnen we afleiden uit je klachten, uit het hartfilmpje en het bloedonderzoek. Als dat zo is, kan de cardioloog samen met jou een keuze maken om een hartkatheterisatie.
Bij een hartkatheterisatie brengen we de kransslagaders in beeld. De arts schuift via de lies of de pols een slangetje in de slagaders naar het hart. Daarna spuit de arts contrastmiddel in het slangetje tot in de kransslagaders. Met een röntgenapparaat brengen we de kransslagaders in beeld. Door de contrastvloeistof zien we dan of er een verstopping of vernauwing in een van de kransslagaders zit. Je krijgt voorafgaand aan de katheterisatie een plaatselijke verdoving in de lies of de pols. Dit kan pijnlijk zijn. Daarna doet het onderzoek vrijwel geen pijn meer omdat aan de binnenkant van de vaatwand geen zenuwen zitten. Wel kun je een warm gevoel ervaren als de contrastvloeistof wordt ingespoten. Je bent tijdens het onderzoek bij kennis. Zo kan de arts de uitslag meteen met je bespreken.
□ CT van het hart
CT betekent computertomografie. Bij een CT onderzoek maken we met behulp van röntgenstralen en contrastvloeistof doorsnedefoto’s. Met röntgenstralen maken we afbeeldingen van het hart. Op deze afbeeldingen worden eventuele afwijkingen of stoornissen zichtbaar. Een CTonderzoek doet geen pijn. Het CT-apparaat maakt wel geluid en ziet eruit als een grote kast met een ronde opening.
□ Echo van het hart
Met een echocardiografie brengen we het hart in beeld met behulp van niet hoorbare geluidsgolven. Met een apparaatje en gelei beweegt de laborant over de borstkas. Dit onderzoek laat ons zien hoe sterk de pompkracht van het hart is en of het hele hart goed beweegt. Als er zuurstoftekort is of er is een hartinfarct dan beweegt een deel van het hart namelijk niet meer goed. Dat is het deel waar het verstopte bloedvat naar toe gaat. Ook zien we met dit onderzoek of de hartkleppen goed werken. De kransslagaders kunnen we met een echo niet zien.
□ Fietstest
Bij een fietstest moet het hart zich inspannen. Als het hart zich inspant, heeft het meer zuurstof nodig. Is er een vernauwing in een van de kransslagaders, dan krijgt het hart niet genoeg zuurstof. Dan treden er klachten op of het hartfilmpje laat afwijkingen zien. De fietstest geeft ons informatie of het hart na behandeling (medicijnen, dotter) nog te weinig zuurstof krijgt. Met deze test kunnen we ook bepalen hoe je lichamelijke conditie is.
□ Nucleaire scan / PET-scan
Met een nucleaire scan zien we of alle delen van het hart genoeg bloed krijgen. Dit onderzoek wordt gedaan met een heel klein beetje radioactief materiaal. Dit spuiten we in de bloedvaten van de arm, waarna het zijn weg zoekt naar het hart. Aan de buitenkant maken we dan foto's die aantonen of het hart wel of niet genoeg zuurstof krijgt. Het onderzoek kan aantonen of de kransslagaders goed open zijn. Ook helpt het ons om te beoordelen of een dotterbehandeling of een bypassoperatie zinvol is. Voor het nucleair onderzoek ga je naar de nucleaire afdeling van het Jeroen Bosch Ziekenhuis in Den Bosch.
Dit zijn de meest voorkomende onderzoeken bij mensen met een acuut coronair syndroom. Soms kiezen we voor een ander onderzoek. Als dat nodig is, leggen we dat natuurlijk uit.
2.3 Behandeling
De behandeling bij acuut coronair syndroom is voor iedereen verschillend. Dat hangt van veel factoren af, bijvoorbeeld:
- Zien we afwijkingen op het ECG, en zo ja, welke?
- Treden de klachten ook nog op in het ziekenhuis of niet?
- Hoe zien de bloeduitslagen er precies uit?
- Heb je vroeger ook al hartklachten of behandelingen gehad?
In dit boekje vertellen we in het algemeen over de behandelingen bij plotseling coronair syndroom.
Als in de acute fase aanwijzingen zijn dat de kransslagader plotseling en helemaal is afgesloten, dan voeren we met spoed een dotterbehandeling uit.
In alle andere gevallen doen we eerst extra onderzoek. Als na een hartkatheterisatie blijkt dat een of meer kransslagaders zijn vernauwd dan overleggen we binnen het hartteam. Dit team bestaat uit een interventiecardioloog (de cardioloog die de dotterbehandeling uitvoert) en een hartchirurg. Dit hartteam doet daarna een voorstel voor een behandeling met medicijnen, dotter of een hartoperatie.
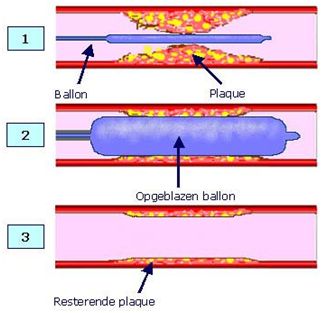
Dotterbehandeling (PCI)
Bij dotteren is het doel om het bloedvat weer te openen. In medische termen noemen we dit een Percutane Coronair Interventie, (PCI). Door het bloedvat te openen willen we de doorbloeding van de hartspier weer verbeteren. Via de pols of lies brengen we een klein ballonnetje via de ballonkatheter door de slagader naar uw hart. Op de plek van de vernauwing blazen we het ballonnetje op waardoor de vernauwing weggedrukt wordt. Vaak plaatsen we op die plek dan een stent. Dat is een soort balpenveertje en deze stent verstevigt op die plek de vaatwand.
Bypassoperatie
Als blijkt dat er één of meerdere vernauwingen zijn die niet verholpen kunnen worden met een dotterbehandeling, kan een bypassoperatie een oplossing zijn. Dan leggen we omleidingen aan rond de vernauwing(en). Deze operatie duurt 4 tot 6 uur en wordt uitgevoerd door een cardiothoracaal chirurg.Tijdens de operatie opent de chirurg het borstbeen om bij het hart te kunnen komen. Vaak wordt gebruik gemaakt van een slagader uit de linker borstspier om een eerste omleiding aan te leggen. Voor andere of meerdere omleidingen wordt vaak een ader uit het been genomen. De vernauwing wordt simpelweg gepasseerd en niet weggehaald. Er komt dus een omleiding omheen. Het herstel van een bypassoperatie duurt gemiddeld 3 tot 6 maanden. Dat hangt ook af van leeftijd en conditie.
Medicijnen
Bloedverdunners
Je problemen worden veroorzaakt door bloedstolseltjes, daarom krijg je bloedverdunners. Die zorgen ervoor dat er geen nieuwe bloedstolsels ontstaan. Bloedverdunners is eigenlijk geen juiste naam, ze verdunnen namelijk niet het bloed. Wel zorgen ze ervoor dat het bloed minder snel stolt. Er zijn verschillende soorten:
- Plaatjesremmers zorgen ervoor dat de bloedplaatjes die ervoor zorgen dat het bloed klontert, hun werk minder goed kunnen doen. Daardoor treedt minder snel een stolling op zoals trombose of embolie. Plaatjesremmers zijn aspirine (acetylsalicylzuur), ook wel kinderaspirine genoemd, clopidrogel (=Plavix, Grepid), prasugrel (=Efient) of ticagrelor (=Brilique)
- Antistollingsmiddelen (sintrom/acenocomarol, fenprocoumon) zorgen ervoor dat het bloed minder snel stolt, waardoor minder gemakkelijk bloedpropjes ontstaan. Dit wordt met name gebruikt als als er naast problemen met de kransslagaders, ook sprake is van ritmestoornissen of als iemand een kunstklep heeft. De hoeveelheid (dosis) antistollingsmiddelen kan variëren. De trombosedienst begeleidt jou hier in gewoon bij jou thuis.
Er zijn tegenwoordig ook nieuwe bloedverdunners (NOAC of DOAC) die even sterk zijn als de middelen van de trombosedienst, maar waarbij geen controle van de dikte van het bloed meer nodig is. Voorbeelden zijn
apixaban (=Eliquis), edoxaban (=Lixiana), dabigatran (=Pradaxa) of riv roxaban (=Xarelto).
Beta-blokkers
Verder zijn er medicijnen die ervoor kunnen zorgen dat het hart minder zuurstof nodig heeft. Bijvoorbeeld beta-blokkers zoals bisoprolol (=Emcor) of metoprolol (=Selokeen). Deze middelen zorgen ervoor dat de hartslag wat langzamer wordt en de bloeddruk lager. Ze maken het functioneren van het hart daarmee wat gemakkelijker.
Nitraten - bloedvatverwijders
Medicijnen die de bloeddruk verlagen of de bloedvaten verwijden, kunnen ook helpen. Veel gebruikt is nitroglycerine. Dit kunnen we onder de tong spuiten voor kortdurend effect (Nitrospray). Voor een langer effect kan het als tablet (Promocard of Monocedocard) of via een infuus gegeven worden.
ACE-remmers
Deze medicijnen verlagen de bloeddruk. Ze hebben daarnaast ook een gunstig effect op de binnenwand van de slagaders. Veel gebruikte medicijnen zijn bijvoorbeeld perindropil (=Coversyl), enalapril of captorpirl (=Capoten).
Cholesterolverlagers
Deze medicijnen verlagen het cholesterolgehalte in het bloed, bijvoorbeeld simvastine (=Zocor), atorvastatine (=Lipitor), rosuvastatine (=Crestor) of pravastine (=Selektine). Patiënten met een acuut coronair syndroom krijgen vaak meteen een cholesterolverlager, omdat we weten dat dit de kans op problemen kan verminderen. Dus ook wanneer het cholesterolgehalte nog niet gemeten is, of zelfs niet echt te hoog is. Cholesterolverlagers zorgen ook voor een glad laagje aan de binnenkant van de bloedvaten, zodat plaque er minder makkelijk aan vast kan hechten.
Bijwerkingen
Elk medicijn heeft een effect. Voordat een medicijn op de markt komt, is het jarenlang uitvoerig onderzocht. Maar alle medicijnen kennen helaas ook bijwerkingen. Die worden vaak minder als het lichaam beter op de medicijnen ingesteld raakt. Bij oudere patiënten blijven de medicijnen vaak iets langer in het lichaam omdat de nieren minder goed werken.
Bijwerkingen? Stop nooit zelf!
Heb je last van bijwerkingen? Bespreek dit dan met de cardioloog. Daarvoor bel je naar de polikliniek cardiologie.
- Stop nooit zelf met de medicijnen, overleg dit altijd met cardioloog of huisarts.
- Neem de medicijnen in volgens de aanwijzingen op het etiket en hou je aan de voorgeschreven hoeveelheid (dosis).
Om bijwerkingen te verminderen of te verhelpen, hebben de volgende maatregelen vaak al effect:
- Verlagen van de dosis of overstappen op een ander medicijn met een vergelijkbare werking
- Zijn de medicijnen bijna op dan vraag je een herhaalrecept aan de huisarts
3. Wat gebeurt er tijdens en na de opname?
Tijdens de opname in het ziekenhuis wordt duidelijk of er wel of niet sprake is van een acuut coronair syndroom, en of er schade is aan het hart. We stellen een behandelplan op en beoordelen of klachten wel of niet blijven bestaan. Hoe lang je opgenomen blijft, hangt af van je klachten, de grootte van de schade aan het hart en van het behandelplan. Een heel team is betrokken bij je begeleiding. Naast de verpleegkundigen zijn dit de artsen. Zij houden in de gaten hoe het met je gaat, informeren je en beantwoorden vragen. Iedere dag komt er iemand bij je langs. Vaak betrekken we ook de fysiotherapeut bij de behandeling en soms de diëtiste.
Om goed te kunnen volgen hoe het met je gaat, vinden wij het belangrijk dat je de afdeling bij voorkeur niet verlaat tijdens de opname. Wanneer het nodig is om de afdeling te verlaten, overleg eerst met de verpleegkundige.
Telemetrie bewaking
Als je bent aangesloten aan een telemetriezender, waarbij je hartritme continu bewaakt wordt, gelden de volgende richtlijnen:
- Ga zorgvuldig om met de telemetriezender, laat niet vallen of ergens aan stoten.
- Niet douchen
- Vanwege de verbinding mag je de afdeling niet verlaten
- Heb je pijn of andere klachten, zeg dit dan. De zender registreert alleen je hartritme.
- Is er een storing zoals een los kabeltje of lege batterij, dan komt de verpleegkundige om dat op te lossen.
- Je mag je mobiele telefoon gebruiken maar dan moet je wel gebruik maken van het netwerk van Bernhoven.
Wanneer de situatie stabiel is en je mag het ziekenhuis verlaten, dan zorgen we voor afspraken ná die tijd. Dat zijn onder meer:
- Controle op de polikliniek cardiologie
- Afspraak voor inschrijvingsgesprek hartrevalidatie (intake) bij een van de verpleegkundigen. Dit gebeurt samen met je partner of naast familielid om een en ander nog eens door te spreken.
Wanneer je naar huis mag, krijg je een overzicht van de medicijnen zoals wij die adviseren om te gebruiken. Je krijgt ook een recept mee en kunt bij de apotheek een Actueel Medicatie Overzicht (AMO) vragen.
Wetenschappelijk onderzoek cardiologie
In Bernhoven werkt de vakgroep cardiologie regelmatig mee aan wetenschappelijk onderzoek naar nieuwe medicijnen of naar pacemakers.
Medische behandelingen en gebruik van nieuwe medicijnen binnen de cardiologische geneeskunde zijn gebaseerd op wetenschappelijk onderzoek. Voordat een medicijn mag worden gebruikt, moet de veiligheid en de werkzaamheid van zo’n medicijn worden aangetoond. Hetzelfde geldt voor het gebruik van pacemakers, defibrillatoren en stents. Studies die binnen de cardiologische geneeskunde worden uitgevoerd, worden door de vakgroep cardiologie van Bernhoven van harte ondersteund.
Om de onderzoeken goed uit te voeren worden patiënten geïnformeerd en begeleid door een researchverpleegkundige. In opdracht van de cardiologen verzamelen, bestuderen, analyseren en verwerken de researchverpleegkundigen gegevens voor wetenschappelijke onderzoeken. Ze waken ervoor dat onderzoeken veilig en correct worden uitgevoerd. Mocht je in aanmerking komen om mee te doen aan een studie, dan bespreekt de cardioloog dit met je. We verzamelen nooit gegevens zonder jouw toestemming.
4. Hartrevalidatie
Een hartaandoening kan een ingrijpende en emotionele gebeurtenis zijn die een plaats moet krijgen in je leven en dat van je eventuele partner. Tijdens uw ziekenhuisopname krijg je van de cardioloog en de verpleegkundige informatie over je hartaandoening. Eenmaal thuis kun je toch nog allerlei vragen hebben. Daarom kan in deze periode begeleiding belangrijk zijn.
Als je voor hartrevalidatie in aanmerking komt streven wij er naar om je niet te lang te laten wachten. Bij ontslag uit het ziekenhuis krijg je een afspraak mee voor een intakegesprek. Mocht dit niet gebeurd zijn dan neemt de hartrevalidatie verpleegkundige contact met je op. Tijdens dit gesprek wordt duidelijk of je in aanmerking komt voor de FIT-module. Heb je een vraag dan kun je op donderdagochtend tussen 9.00 - 11.00 uur telefonisch contact opnemen (0413 - 40 24 39) met de hartrevalidatieverpleegkundige. Het poliklinische revalidatieprogramma in Bernhoven bestaat uit meerdere modulen:
- De bewegingsmodule: FIT-module.
- Voorlichtingsbijeenkomst met een DVD presentatie.
- De voorlichtingsmodule: INFO-module.
- Of voorlichtingsmodule, INFO-module, in de digitale gezondheidsomgeving van Mijn Bernhoven.
- De psycho-educatieve preventie module: PEP-module of leefstijlmodule.
Deze modules kunnen worden aangevuld met of vervangen door een vorm van individuele begeleiding door de maatschappelijk werker of de psycholoog. Wij bieden iedere patiënt een revalidatieprogramma aan op maat.
We hopen hiermee te bereiken:
- Dat je mogelijke psychische klachten beter kunt verwerken;
- Dat je meer vertrouwen krijgt in de mogelijkheden van je lichaam;
- Dat de risicofactoren afnemen.
Intakegesprek
Je krijgt een afspraak met de hartrevalidatieverpleegkundige voor een intakegesprek. Dit gesprek vindt plaats ná de opname. Samen bespreek je een plan van aanpak en stel je persoonlijke doelen op. Belangrijk is om na te gaan welke risicofactoren voor jou aan de orde zijn. Door deze risicofactoren aan te pakken, verklein je de kans op nieuwe problemen aan het hart en vaatstelsel. Natuurlijk is er alle ruimte om tijdens dit gesprek vragen te stellen die je misschien nog hebt. We raden je aan je partner of een naaste mee te nemen naar het
intakegesprek.
Werken aan risicofactoren en doelstellingen hartrevalidatie
Kruis de risicofactoren aan die voor jou van toepassing zijn:
- □ Roken
- □ Ongezond eten
- □ Teveel alcohol drinken
- □ Weinig bewegen
- □ Overgewicht
- □ Teveel stress
- □ Te hoge bloeddruk
- □ Te hoog cholesterolgehalte
- □ Te hoge glucosewaarden (bij diabetes)
Doel: wat wil ik bereiken?
Stel doelen die niet te moeilijk zijn. Zorg dat je doelen bij elkaar passen.
........................................................................................................................................
........................................................................................................................................
.........................................................................................................................................
Hoe ga ik dat doen?
Waarom wil je dit doel bereiken? Wat doe je op moeilijke momenten? Probeer je doel in te passen in je dagelijks leven.
..........................................................................................................................................
...........................................................................................................................................
...........................................................................................................................................
Houd vol: Geef niet zomaar op. Een terugval is normaal. Gun jezelf de tijd. Vraag steun of advies: Aan je zorgverlener, aan je omgeving, aan organisaties die je verder kunnen helpen. Beloning: Stel jezelf een beloning in het vooruitzicht als je het doel hebt behaald.
Na het intakegesprek plannen we een startersgesprek gepland met de fysiotherapeut om een goed behandelplan op te stellen en nemen we een inspanningstest af. Eventueel zijn de gegevens uit een pas uitgevoerde fietstest te gebruiken in plaats van een eigen inspanningstest.
4.1 De FIT-module
De acties in de bewegingsmodule richten zich vooral op het behalen van de fysieke doelen, maar streven ook psychische doelen na.
Mogelijkheden om deze te bereiken zijn:
- Oefenen van functionele vaardigheden
- Trainen van het uithoudingsvermogen
- Trainen van kracht- en uithoudingsvermogen van de spieren
- Oefenen van bewegingsactiviteiten om een actieve leefstijl te ontwikkelen en plezier in het bewegen te krijgen
- Bewegingsactiviteiten met als doel het reduceren van onzekerheid of angst voor inspannen
- Bewegingsactiviteiten met als doel het verminderen van risicofactoren
Doelen die voor elke patiënt individueel bepaald kunnen worden, zijn:
- Het overwinnen van onzekerheid of angst voor inspanning
- Het ontwikkelen van een actieve leefstijl
- Het leren kennen/herkennen van de eigen fysieke grenzen
- Het leren omgaan met fysieke beperkingen
- Het verbeteren van het inspanningsvermogen gericht op algemene conditie
- Het verbeteren van het inspanningsvermogen gericht op kracht- en uithoudingsvermogen
- Het leren plannen en indelen van activiteiten
- Herstel van vertrouwen
De trainingsmethode bestaat uit een mix van onderdelen. De lichamelijke training vindt plaats op ergometers en/of diverse fitnessapparatuur afgewisseld met sport- en spelactiviteiten. Deze activiteiten bieden we in groepsverband aan onder deskundige begeleiding van twee fysiotherapeuten. Naast de trainingsprikkels besteden we ook aandacht aan de sociale- en emotionele onderdelen in de herstelfase van een hartprobleem. Het is uiteindelijk de bedoeling dat je na deze revalidatie zelfstandig verder kunt met gezond bewegen of mogelijk zelfs kunt gaan sporten. De therapeuten adviseren jou hierin.
Voor de FIT-module komen in principe alle patiënten in aanmerking, die kort geleden een hartinfarct of hartoperatie hebben doorgemaakt. Soms kan dat ook na een dotterprocedure. De cardioloog kan om medische redenen deelname aan deze module (tijdelijk) blokkeren of stoppen. Omdat het een groepsrevalidatie is kan het zijn dat bij psychische of andere fysieke beperkingen, maar ook verslavingsproblematiek je niet mee kunt doen met deze groepsrevalidatie. Dan zoeken we een andere
gepaste oplossing voor jou. De gespecialiseerde fysiotherapeut kan hierin ook een adviserende of sturende rol naar de cardioloog toe hebben.
Tijdens de revalidatie is er een tussenevaluatie om te beoordelen of de revalidatie naar wens verloopt. Aan het eind van de revalidatieperiode vindt er een eindevaluatie plaats. Ook maken we een eindverslag dat we
naar de verwijzend arts of controlerend arts sturen.
4.2 De voorlichtingsmodule met DVD-presentatie
In deze bijeenkomst gaat de aandacht vooral naar de belevingsaspecten van het hartinfarct/bypasoperatie. Jij en je partner krijgen de gelegenheid om vragen te stellen over allerlei zaken waar je in de periode na ontslag mee bent geconfronteerd. In deze groepsbijeenkomst heb je contact met lotgenoten. Deze bijeenkomst vindt iedere week plaats in het ziekenhuis. Ze is bedoeld voor patiënten die een hartinfarct, bypassoperatie of hartoperatie hebben gehad. De coördinator hartrevalidatie begeleidt samen met een hartrevalidatieverpleegkundige deze bijeenkomst.
4.3 De voorlichtingsmodule (INFO-module)
De voorlichtingsmodule richt zich vooral op het informeren van de hartpatiënt (en naaste) over de medische- en paramedische behandeling en ook over de risicofactoren en de manier waarop de patiënt daar in zijn leven (beter) mee om kan gaan. Je krijgt informatie, praktische tips en adviezen. Natuurlijk kun je ook vragen stellen. Het programma richt zich ook op de partner en andere naasten. Ook voor hen is het belangrijk dat zij leren omgaan met de veranderde situatie. Daarom raden we aan de informatiebijeenkomsten samen met je partner (of een andere naaste) bij te wonen. Hierdoor krijgen ook zij meer inzicht en kunnen zij jou ondersteunen.
Het programma bestaat uit vier informatiebijeenkomsten:
- Opbouw en herstel
Een fysiotherapeut en maatschappelijk werker gaan nader in op de risicofactoren van hartaandoeningen. Ook de lichamelijke mogelijkheden cq. reacties en adviezen over het bewegen worden besproken. Ook de sociale / psychische beperkingen van een hartaandoening (zoals: rol van de partner, angst voor het uitvoeren van alledaagse activiteiten) komen hierbij uitvoerig aan bod. - Hart- en vaatziekten
Een cardioloog vertelt over hart- en vaatziekten, verschillende onderzoeken, behandelingen en medicijngebruik. - Gezonde en gevarieerde voeding
Een diëtist geeft informatie over (het belang van) gezonde voeding, verandering van eetgewoontes, misverstanden over voeding en praktische tips voor het bereiden van gezonde maaltijden. - Hartaandoening wat doet het met u. Een psycholoog gaat nader in op het herwinnen van zelfvertrouwen, het veranderen van gewoontes en het leren omgaan met stress.
Op advies van het hartrevalidatieteam streven we ernaar dat je alle bijeenkomsten bijwoont.
De risicofactoren lopen als een rode draad door het hele voorlichtingsprogramma. Als je mee wilt doen kun je je (samen met je partner of een andere naaste) aanmelden door het inschrijfformulier voorlichtingsbijeenkomsten in te vullen. Je krijgt een inschrijfformulier als je een intakegesprek hebt met de coördinator hartrevalidatie.
Hartrevalidatieteam
Het hartrevalidatieteam bestaat uit de cardioloog, coördinator hartrevalidatie, hartrevalidatieverpleegkundige, maatschappelijk werker, diëtist, fysiotherapeut, medisch psycholoog en een verpleegkundige van afdeling cardiologie. De leden van het hartrevalidatieteam overleggen regelmatig met elkaar.
5. Veelgestelde vragen
Uit ervaring weten we dat de meeste vragen kort na ontslag uit het ziekenhuis opkomen. Blijf niet met je vragen zitten, stel ze bij controles aan uw dokter of verpleegkundige. Hieronder zetten we de meestgestelde vragen op een rijtje.
Wat mag ik lichamelijk wel en juist niet doen?
Je mag eigenlijk alles doen, maar met beleid. Ga dus niet meteen vijftig kilometer fietsen, maar begin eerst met rustige wandelingen. Bouw je conditie weer in stapjes op. Er is geen vaste grens, maar luister naar je
lichaam. Ben je moe, doe het dan kalm aan. Heb je nergens last van, dan kun je gewoon doorgaan. Je mag dus gewoon buiten lopen en als het kan op advies van de fysiotherapeut of cardioloog ook weer gaan fietsen
als u na een week wat inspannen geen klachten hebt. Natuurlijk maakt je familie zich ongerust over jou. Zij willen je misschien niet alleen naar buiten laten gaan. Spreek eventueel af dat je altijd een telefoon meeneemt zodat je bereikbaar bent. Het is niet nodig dat er iemand met je meegaat om op te letten, behalve dan voor de gezelligheid.
Wanneer mag ik weer autorijden?
In de Nederlandse wet staat dat je direct weer mag autorijden, tenzij je een groot infarct met pompfunctieverlies hebt, of nog niet klachtenvrij bent. Als nog niet alle problemen verholpen zijn adviseren we je om niet direct te gaan rijden. Je krijgt van de verpleegkundige, fysiotherapeut of arts te horen wanneer je weer mag auto rijden.
Wanneer mag ik weer werken?
Dat hangt af van wat er met je is gebeurd. Hoe groter de schade aan het hart, hoe minder snel je weer aan het werk kunt. Probeer zo snel mogelijk in contact te komen met de bedrijfsarts. Met hem maak je een plan over hoe en wanneer je weer kunt gaan werken. Altijd geldt dat je geleidelijk aan moet opbouwen, dat is beter dan te hard van stapel lopen en daarna weer een stap terug moeten doen. Houdt er ook rekening mee dat je misschien moet revalideren. Dan moet je je werkzaamheden misschien uitstellen.
Beïnvloed een hartinfarct mijn seksleven?
Fysiek hoef je je geen zorgen te maken om het vrijen. Het kost niet meer inspanning dan twee trappen oplopen, fietsen, tuinieren of een flinke wandeling maken. Wanneer je deze activiteiten kunt uitvoeren, kan het lichaam de seksuele activiteit aan. Het seksueel functioneren hangt af van de lichamelijke en emotionele conditie. De lichamelijke conditie kan aanzienlijk verbeteren door een goede behandeling en revalidatie. Dat
betekent niet dat het op seksueel gebied direct weer beter gaat. Het duurt even voor je alles weer kunt en durft. Praat met je partner over wat je precies wilt of verwacht. Alleen dan kan je partner weten wat je wel of
juist niet wilt, kunt en durft.
Tot slot mogen erectie-stimulerende middelen zoals Viagra niet altijd worden gebruikt bij hartpatiënten. Als je dat wel wilt, bespreek dit dan altijd eerst met de cardioloog of huisarts.
Ik heb andere medicijnen van de apotheek gekregen. Klopt dat wel?
In Nederland is het zo geregeld dat de zorgverzekeraar mede mag bepalen welke medicijnen je vergoed krijgt. De apotheek is verplicht de goedkoopste medicijnen te geven. Daardoor kunnen namen en/of doosjes
anders zijn dan je gewend bent of wat op het recept staat, maar de werkzame stof in het medicijn is altijd hetzelfde. De apotheek moet hier ook goed opletten. Bij iedere controle bekijkt de cardioloog in het ziekenhuis met welke medicijnen je door moet gaan en met welke je kunt stoppen. In het algemeen moet je er op rekenen dat je cholesterolverlagers en bloedverdunners voor de rest van uw leven moet gebruiken.
Is hartrevalidatie verplicht?
Nee dat is niet verplicht, maar het helpt wel om sneller op je oude of nieuwe niveau te komen. Het geeft een goed inzicht om herhaling van hartproblemen te voorkomen. Als je opgenomen bent geweest met een
hartprobleem dan kan dit zowel lichamelijk als geestelijk inwerken op je gezondheid. Hartrevalidatie kan bij beide aspecten helpen. Als je voor hartrevalidatie bent aangemeld, krijgt je van ons bericht.
Was het nu een schampschot of een hartinfarct?
Je hebt een acuut hartprobleem gehad. Als daarbij geen tekenen van blijvende schade zijn overgebleven, spreken we van een ‘schampschot’. Zijn de bloeduitslagen wel verhoogd, ook al is dat nog zo weinig, dan
heb je wel een echt hartinfarct gehad. Maar ook dan zijn er veel verschillen. Een kleine verhoging van de bloeduitslagen is toch iets anders dan een sterke verhoging. Geen enkel infarct is hetzelfde!
Wat moet ik doen als ik weer klachten krijg?
In zijn algemeenheid zien we dat wie eenmaal een infarct heeft meegemaakt, sneller iets voelt dan daarvoor. Vooral omdat je er nu beter op let. Je gaat dezelfde klachten nu ook beter herkennen.
Krijg je opnieuw klachten en herken je die, duren ze langer dan 10 minuten of zijn ze heftig, neem dan contact op met de huisarts. Oók als je ‘s nachts klachten hebt. De huisarts bepaalt samen met het ziekenhuis wat het beste is om te doen.
Heb je van het ziekenhuis Isordil of nitroglycerine meegekregen, dan kun je bij klachten een tabletje of spray nemen (zie eerder het kopje ‘Medicijnen’). Ga wel zitten of zelfs liggen als je een tabletje of spray neemt want een bijkomend effect is lage bloeddruk, je kunt dan licht worden in het hoofd.
- Werkt de medicatie niet na tien minuten, neem dan een tweede tabletje of spray;
- Zakken de klachten na nog eens 10 minuten niet, bel dan 112;
- Zakken de klachten wel en je voelt je goed, maak dan wel een afspraak met de huisarts tijdens kantooruren.
In het algemeen geldt dat je geen nieuwe klachten zou moeten krijgen, zeker niet in rust.
Controleer regelmatig de houdbaarheidsdatum van de tabletjes of de spray.
Mag ik vliegen?
Bent u van plan om binnen vier weken na u opname te gaan vliegen? Bespreek dit dan met uw cardioloog.
Sauna
Kort na het doormaken van een hartinfarct raden we af om naar een sauna te gaan. Is het hartinfarct langer dan 6 weken geleden is en is de situatie stabiel, dan hoeft het geen probleem te zijn. Overleg vooraf met
de arts of verpleegkundige. Blijf voorzichtig met wisseling van kou en warmte.
Pijn na een reanimatie
Als je gereanimeerd bent kan het zijn dat je nog pijn hebt aan de borstkas of ribben. Als je pijn hebt kan het zijn dat je niet goed door kunt ademen waardoor je een hogere kans hebt op een longontsteking. Om de pijn dragelijk te maken mag je 3 à 4 x per dag 1000mg. paracetamol gebruiken.
Hoe pak ik mijn risicofactoren aan?
De oorzaak van je acute hartprobleem ligt in een probleem van de bloedvaten. Daardoor ontstaat meestal schade aan het hart. Artherosclerose, de ziekte van de bloedvaten is hiervan de oorzaak. Bloedvaten lopen
door het hele lichaam. Het is bekend dat het helpt als je de risicofactoren aanpakt om zo problemen in de toekomst te voorkomen.
- Roken is écht slecht voor bloedvaten (en longen). Voor hulp bij stoppen met roken verwijzen wij je door naar het rookstopspreekuur. Daarnaast kun je ook begeleiding krijgen van de huisarts of via www.ikstopnu.nl
- Het is belangrijk dat je bloeddruk zo laag mogelijk blijft. We streven naar een bovenwaarde van 135, en soms zelfs lager dan 120.
- Streef ook naar een lager cholesterolgehalte, tot een LDL-gehalte van 1.8 of lager (het 'slechte cholesterol').
- Wees matig met alcohol, ondanks dat het een gunstige werking heeft op de bloedvaten adviseert de gezondheidsraad geen alcohol te gebruiken omdat er vooral nadelige effecten aan vast zitten.
- Beweeg minstens een half uur per dag: wandelen, fietsen et cetera.
- Eet gezond en let op je gewicht.
De Nederlandse Hartstichting heeft folders over gezondheid en leefstijl zoals 'Verlaag uw kans op een hart- en vaatziekte'
Zie ook www.hartstichting.nl/brochures
6. Voeding en cholesterol
Als er sprake is van hart- en vaatziekten is het belangrijk om een gezond eet- en leefpatroon na te streven. Op enkele risicofactoren heb je zelf invloed, zoals overgewicht, hoge bloeddruk en hoog cholesterol. De
basis is een gezond eetpatroon. Een gezond eetpatroon bestaat uit ruim groente, 2 x daags fruit en volkorenproducten, 1x per week vis (bij voorkeur vette vis), 25 gram ongezouten noten, circa twee porties zuivel, 1-2 plakken kaas en gebruik van vloeibare/zachte smeer- en bereidingsvetten. Daarnaast is het belangrijk om matig te zijn met alcohol en zout. Ook is voldoende beweging en niet roken belangrijk.
6.1 Hoog cholesterol
Cholesterol is een vetachtige stof in het bloed en de lichaamscellen. Een te hoog cholesterolgehalte in het bloed vergroot de kans op hart- en vaatziekten. Je kunt het cholesterolgehalte verlagen door weinig verzadigde vetten te gebruiken.
Wat is LDL en HDL?
Cholesterol wordt in de lever aangemaakt, maar het zit ook in voedingsmiddelen. Cholesterol in het bloed verdelen we in twee soorten: LDL en HDL.
LDL is het slechte cholesterol. Het kan blijven plakken aan beschadigingen in de vaatwand. Dit dichtslibben kan op den duur een hart- of herseninfarct veroorzaken.
HDL is goed cholesterol, het zorgt voor de afvoer van cholesterol via de ontlasting. HDL werkt cholesterolverlagend en beschermt daardoor tegen hart- en vaatziekten.
Bij een te hoog cholesterol in het bloed heb je teveel LDL in verhouding tot HDL. Verzadigd vet in ons eten verhoogt het LDL en dus het cholesterolgehalte. Onverzadigd vet vergroot juist de hoeveelheid HDL, het goede cholesterol.
Vervang verzadigd vet door onverzadigd vet
U kunt de hoeveelheid verzadigd vet op de volgende manieren beperken:
- Gebruik magere varianten van voedingsmiddelen als mager vlees, vleeswaren en kaas. Van melkproducten is het niet noodzakelijk om de magere variant te gebruiken, tenzij er sprake is van overgewicht.
- Vervang vaste bak- en braadvetten, harde margarines en hard frituurvet door halvarine, zachte margarine, vloeibaar bak- en braad of olie.
- Wees matig met voedingsmiddelen die rijk zijn aan verzadigd vet zoals snacks, gebak, koek, chips en chocolade.
- Onverzadigde vetten komen veel voor in alle soorten olie, noten en vette vis (bijvoorbeeld, zalm, sardines, makreel)
- Beperk de inname van cholesterol door niet meer dan 3 eieren per week en maximaal één keer per 14 dagen orgaanvlees, hom, kuit of garnalen te nuttigen.
- Vermijd Turkse koffie, cafetièrekoffie en gekookte koffie. Deze kunnen het cholesterolgehalte verhogen.
Transvetten
Soms staat op een etiket dat in het product transvetten voorkomen. Transvetten ontstaan als olie wordt gehard om er (harde) margarines of bak- of braadvet van te maken. Transvetten zijn nog ongunstiger voor het cholesterolgehalte als verzadigde vetten omdat ze het LDL verhogen en het HDL verlagen.
Cholesterolverlagende producten met plantenstanolen of -sterolen
Plantensterolen kunnen toegevoegd worden aan bijvoorbeeld margarines of yoghurtdrank (bijv. Becel Pro Activ, AH bewust cholesterol verlagend). Plantensterolen verlagen de opname van cholesterol vanuit de darmen. Een dagelijkse consumptie van ongeveer 2 tot 3 gram plantensterolen leidt tot een daling van het LDL-cholesterolgehalte van gemiddeld 10% in drie weken. 2 tot 3 gram plantensterolen komt overeen met 5-8 sneeën brood besmeerd met boter waaraan plantensterolen zijn toegevoegd. Overleg met de arts of diëtist of het zinvol en veilig is om plantensterolen te gebruiken. Plantensterolen zijn niet voor iedereen geschikt.
6.2 Hoge bloeddruk
Het is voor iedereen aanbevolen om matig te zijn met zout, maar in het bijzonder voor mensen met een hoge bloeddruk of andere hart-en vaatziekten. Meer dan 85 procent van de Nederlandse bevolking krijgt meer zout binnen dan de aanbevolen 5 tot 6 gram per dag. De basisregels om de hoeveelheid zout in je voeding te beperken zijn:
- Gebruik maximaal 2 broodbeleggingen licht gezouten vleeswaren of (licht gezouten) kaas per dag.
- Gebruik ongezouten (dieet-) halvarine of (dieet-) margarine op het brood.
- Voeg geen keukenzout of zeezout toe aan het eten.
- Gebruik per dag maximaal 1 bord lichtgezouten bouillon of soep d.w.z. bouillon of soep bereid van 1 bouillontablet of 2 bouillonblokjes op 1 liter water.
- Als je geen soep (of ongezouten soep) gebruikt kun je het vlees of vervanging bij de warme maaltijd licht zouten. De jus kun je gebruiken indien er geen zout of juspoeder aan toegevoegd is.
- Gebruik voor het koken van de warme maaltijd ongezouten (dieet-) margarine, ongezouten (dieet-) bak-en braadvet of olie.
- Gebruikt geen kant- en klare maaltijden, saus- of kruidenmix.
6.3 Overgewicht
Overgewicht is een risicofactor voor het krijgen van hart- en vaatziekten. Het is belangrijk om te streven naar een gezond gewicht.
6.4 Tijdens de ziekenhuisopname
De verpleegkundige geeft jouw dieet door aan de keuken. De gastvrouw helpt met het maken van keuzes wat betreft eten- en drinken.
6.5 Vragen
Noteer eventuele vragen voor de hartrevalidatie verpleegkundige of diëtist. Je kunt deze vragen stellen tijdens de voorlichtingsmodule.
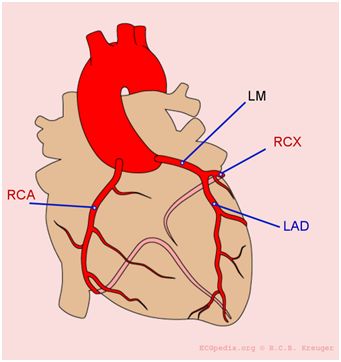
7. En hoe zit het nu bij jou?
1. RCA = rechter coronair arterie
- Rechts en onderkant
2. LCA = linker coronair arterie
- LM=begin (hoofdstam)
- LAD=voorkant\
- RCX=linkerzijkant
In te vullen door de arts
1. Je hebt een acuut coronair syndroom gehad hierbij is
□ geen
□ wel
sprake geweest van schade aan het hart gemeten aan de bloeduitslagen.
2. Er is dus bij jou
□ geen
□ wel
sprake van een hartinfarct.
3. Als er sprake is geweest van een hartinfarct, dan schatten we de mate van schade op grond van aanvullend onderzoek in als:
□ klein □ matig □ groot
4. Is er bij jou een hartkatheterisatie gedaan?
□ Ja
□ Nee
5. Naar aanleiding daarvan is bij jou
□ wel
□ geen
dotter gedaan.
6. Als er wél een dotter is gedaan, kan er een stent zijn ingebracht.
Jij hebt:
□ geen stent
□ een Drug Eluting Stent
8. Naar huis
(in te vullen door de verpleegkundige)
Je wordt ontslagen op dd …………………………………………….
Bij vragen of problemen neem je contact op met uw huisarts.
Bij klachten of pijn op de borst zie hoofdstuk 5: Veel gestelde vragen: Wat moet ik doen als ik weer klachten krijg?
In acute situaties neem je contact op met 112.
Na een dotter of hartkatheterisatie
Via de pols:
Het is belangrijk dat je je pols 3 dagen ontziet. Volg daarom de volgende adviezen op:
• Je mag niet te zwaar tillen;
• Je mag de eerste 2 dagen na de ingreep niet autorijden en niet sporten.
• De eerste 2 dagen draag je de arm overdag in een mitella; ’s nachts doe je deze af.
Mocht de wond gaan bloeden dan druk je de wond 10 minuten lang stevig
dicht en neem je contact op met de Eerste Hart Hulp van Bernhoven. Het is
gebruikelijk dat de arm de eerste dagen wat gevoelig is.
Bij problemen na de ingreep neem je contact op met de polikliniek van de behandelend arts of spoed eisende hulp. Je moet bellen bij:
• Temperatuur boven de 38,5 C
• Bloeding in de aangeprikte pols of lies
• Gevoeligheid of Zwelling in de aangeprikte pols of lies
• Rode verkleuring of warmte sensaties
• Gevoelloosheid of pijn na belasting van de aangeprikte pols of lies
• Huiduitslag
Via de lies:
Het is belangrijk dat je de lies 5 dagen ontziet. Volg daarom de volgende adviezen op. Je mag:
• niet te zwaar tillen; niet teveel trappenlopen;
• niet stofzuigen en ander zwaar huishoudelijk
• werk doen; geen lange afstanden lopen;
• niet fietsen;
• de eerste twee dagen na de ingreep geen auto
• rijden; geen plotselinge bewegingen maken,
• zoals bukken; niet sporten.
• de eerste 2 dagen na de ingreep niet douchen
Meestal wordt ervoor gekozen de lies te sluiten met een eiwitpropje. Hierbij
worden twee types veel gebruikt: Angio-seal of Mynx. Van beide soorten
krijg je een kaartje mee waarop de datum van plaatsing staat. Draag
dit kaartje in je portemonnee tot het eiwitpropje is opgenomen door het
lichaam. Bij een Angio-seal duurt dit 90 dagen en bij een Mynx 30 dagen.
Het is normaal dat je lies de eerste dagen gevoelig is. Ook kan er mogelijk
een bloeduitstorting ontstaan. Dat is niet erg en dit verdwijnt na een
aantal dagen vanzelf.
Blijf je last houden van pijn in de lies of de pijn wordt erger, neem dan contact op met de Eerste Hart Hulp van Bernhoven. Als de wond gaat bloeden, druk deze dan 10 minuten stevig af en waarschuw de dienstdoende huisarts. Ook als de lies plotseling pijnlijk en dikker wordt neemt u contact op met uw huisarts.
Telefoon spoedeisende hulp: 0413 – 40 10 00
Medicatie bij ontslag
Uitleg over medicatie bij ontslag vind je in hoofdstuk 2.3 van dit boekje onder de alinea medicijnen.
Als je uit het ziekenhuis ontslagen wordt, krijg je een medicatieoverzichtslijst mee.
Richtlijnen voor thuis
- Neem de ochtendmedicatie in voordat je met de dagelijkse activiteiten gaat beginnen. Dit om eventuele klachten te voorkomen.
- Het is heel belangrijk dat je de medicijnen iedere dag inneemt. Heb je een herhaalrecept nodig? Dan haal je dit bij je huisarts of cardioloog.
- Niet roken!
- De huisarts of verpleegkundige vertelt je wanneer je weer mag autorijden. Dit hangt namelijk af van hoe groot de schade is aan je hart.
- Bij klachten van pijn op de borst: zie Hoofdstuk 5 Wat moet ik doen als ik weer klachten krijg?
- Vertel je arts of tandarts altijd dat je bloedverdunners gebruikt.
- Zorg voor een actueel medicijn overzicht (AMO). Dit haal je bij je apotheek.
Controleafspraken en onderzoeken
(In te vullen door de verpleegkundige of de secretaresse)
| Poli-afspraken | Datum / tijden | Plaats |
| Voorlichtingsmodule met DVD-presentatie (lotgenotencontact) | ||
|
Cardioloog, dr................................ |
||
| Intake hartrevalidatieverpleegkundige | ||
| Informatie hartrevalidatie bijeenkomst 1 | ||
| Informatie hartrevalidatie bijeenkomst 2 | ||
| Informatie hartrevalidatie bijeenkomst 3 | ||
| Informatie hartrevalidatie bijeenkomst 4 | ||
| Fysieke training, 1ste training | ||
| Ergometrie | ||
Wat neemt u mee naar uw controleafspraak?
- Dit boekje
- Je AMO (ophalen bij de apotheek)
- Geldig legitimatiebewijs
Controles / metingen
bij bezoek aan polikliniek of huisarts
| Datum | Bloeddruk | Hartfrequentie |
| Ontslag d.d. | ||
Lipidenwaarden (cholesterol)
| Datum | Waarden | LDL (slecht cholesterol) | HDL (goed cholesterol) | Triglyceriden |
| Datum | Lengte | Gewicht | BMI | Buikomvang |
| streefwaarden |
12. Vragen
...................................................................................................................................................
...................................................................................................................................................
...................................................................................................................................................
...................................................................................................................................................
...................................................................................................................................................
...................................................................................................................................................
...................................................................................................................................................
13. Waar vind je meer informatie?
Zie ook www.bernhoven.nl/Cardiologie
www.hartstichting.nl
www.voedingscentrum.nl
www.zorgwijzer.nl/zorgwijzers/stoppen-met-roken
www.harteraad.nl
www.apotheek.nl
www.drinktest.nl
www.alcoholinfo.nl
www.30minutenbewegen.nl
www.beweegmaatje.nl
www.hartgroep.nl
Op de afdeling kun je vragen naar folders van de Nederlandse Hartstichting.