Pijn bij kanker; pijnbestrijding via het wervelkanaal
Jouw regiebehandelaar van de pijngeneeskunde heeft met je afgesproken dat je gaat starten met spinale pijnbestrijding. In deze folder lees je hoe deze behandeling in Bernhoven verloopt en over andere zaken die hierbij van belang zijn.
Algemeen
Pijnklachten zijn meestal goed te bestrijden met pijnstilling. Soms helpen de voorgeschreven pijnstillers niet meer of hebben ze te veel bijwerkingen. Ook kan het slikken van veel pijnstillers te belastend zijn. Dan kan spinale pijnbestrijding een volgende stap zijn om je pijn te bestrijden.
Wat is spinale pijnbestrijding?
Het is een vorm van pijnbestrijding, waarbij je een dun slangetje (in medische termen katheter genoemd) ingebracht krijgt in het wervelkanaal ofwel 'spinale kanaal'. Dit wordt operatief gedaan door een pijnarts. De katheter ligt in de ruggenmergvloeistof en treed in je zij uit de uit. Aan de katheter wordt een pompje aangesloten voor pijnmedicatie De pijnstilling druppelt hierdoor gelijkmatig in het ruggenmergkanaal.
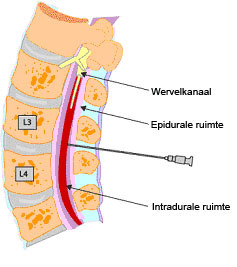
Het belangrijkste voordeel van de spinale pijnbestrijding is dat morfine rechtstreeks terechtkomt op de plaats waar het medicijn moet werken. Op die manier kan met een lage dosis morfine de pijn effectiever worden bestreden. Daardoor zijn bijwerkingen zoals misselijkheid, moeilijke stoelgang en sufheid minder hevig.
Behandeling
Voor deze behandeling word je opgenomen of ben je nog reeds opgenomen. De behandeling vindt vaak plaats onder sedatie. Vooraf wordt je beoordeeld door een sedationist die samen met jou de procedure ronde de sedatie doorneemt. De behandeling is ook mogelijk met lokale verdoving, zonder sedatie.De ingreep vindt plaats op de operatiekamer. Eerst krijg je een infuus in de arm, om vocht en medicijnen te kunnen toedienen. Tijdens de behandeling lig je op de linker- of rechterzij. Je moet ongeveer 20 minuten in deze houding blijven liggen en de rug zo bol mogelijk maken.
Voor deze behandeling moet je nuchter zijn vanwege de sedatie die je krijgt ter verbetering van je comfort tijdens de behandeling.
De pijnarts brengt via een ruggenprik de katheter in het wervelkanaal; dat kan op verschillende plaatsen in de rug zijn, zowel in de lage rug als ter hoogte van de borstkas. Dit gebeurt onder plaatselijke verdoving. Daarna wordt het uiteinde van de katheter een stukje onder de huid doorgeschoven naar de zijkant van het lichaam. Voordeel van deze plaats is dat de katheter beter en langer kan blijven zitten en dat de kans op infecties kleiner is. Het uiteinde van de katheter komt in de zij weer bovenhuids en er wordt een filter op aangesloten om bacteriën tegen te houden. Op het filter wordt een verbindingsslangetje aangesloten dat verbonden is met een pomp. Na de behandeling ga je via de uitslaapkamer weer terug naar de verpleegafdeling.
Bijwerkingen
Bijwerkingen zijn afhankelijk van het medicijn dat wordt toegediend. Meestal lukt het prima om een balans te vinden tussen goede pijnstilling en zo min mogelijk bijwerkingen. De bijwerkingen van morfine zullen eerder afnemen dan toenemen met deze vorm van pijnstilling. De belangrijkste bijwerkingen van morfine zijn:
-
Misselijkheid, deze verdwijnt doorgaans na een aantal dagen
-
Sufheid, welke meestal ook voorbijgaand is na een paar dagen
-
Jeuk en transpiratie
-
Moeite met de ontlasting, hiertegen krijg je laxerende medicijnen
-
Als er ook een plaatselijk verdovend middel in de pomp zit, dan kan krachtsverlies van de benen optreden. De pijnspecialist kan zo nodig de dosering aanpassen
Complicaties
-
Er bestaat een kleine kans op het ontstaan van hoofdpijn na de ingreep (door lekkage van hersenvocht). Dit is vervelend, maar kan geen kwaad. Meestal zijn de klachten na een paar dagen over. Mocht je hoofdpijnklachten krijgen, laat het ons direct weten.
-
Ondanks de zorgvuldige verzorging van de katheter, bestaat er een kans dat de katheter infecteert. In dat geval zal de arts er meestal voor kiezen om de katheter te verwijderen om te voorkomen dat er een ontsteking ontstaat. Daarnaast krijg je een antibioticum voorgeschreven.
-
Er bestaat een kans dat de katheter verplaatst uit het wervelkanaal. Hierdoor verliest het zijn functie en zal de procedure wellicht opnieuw moeten plaats vinden.
-
Er bestaat een kans dat er wat hersenvloeistof langs de katheter naar buiten lekt. Meestal gaat ook dat vanzelf over.
Nazorg
In het ziekenhuis word je begeleid door (oncologie)verpleegkundigen, pijnarts en physician assistant van het pijnteam. De verpleegkundigen controleren jou regelmatig om eventuele ongewenste bijwerkingen van de behandeling snel op te sporen, bijvoorbeeld sufheid, veranderingen van polsslag en bloeddruk en er wordt gecontroleerd of je goed kunt plassen. De eerste dag blijft het infuus in de arm zitten en houd je bedrust.
De eerste dagen na de behandeling bepaalt je regiebehandelaar van het pijnteam hoeveel morfine nodig is om goede pijnstilling te bereiken. Soms worden aan morfine nog andere pijnstillende medicijnen toegevoegd. Tegelijkertijd worden de pijnstillers die je eerst gebruikte langzaam vermindert. Zodra de juiste dosering is gevonden, kun je met de pomp naar huis.
De hiervoor opgeleide verpleegkundigen (van het specialistische team van de thuiszorg) nemen samen met je huisarts de zorg rondom pomp en katheter over. De ziekenhuispomp wordt omgeruild voor een handzaam pompje dat je in een heuptasje mee kunt dragen.
De katheter en de draagbare apparatuur belemmeren je weinig in je bewegingen. Wat je wel en niet kunt doen zal dus vooral afhangen van hoe je je voelt.
Mocht je vragen of problemen hebben als je thuis bent, neem dan contact op met je huisarts of met een verpleegkundige van het specialistisch team van de thuiszorg. Zij zijn dag en nacht bereikbaar en kunnen - als dat nodig is - contact opnemen met de dienstdoende pijnarts van het ziekenhuis.
Let op:
- Informeer je regiebehandelaar over medicijnen die je gebruikt en of je allergisch bent voor andere medicijnen als contrastvloeistof, verdovingsmiddel, jodium, een antibioticum of pijnstillers.
- Als je een stoornis van de bloedstolling hebt of bloedverdunners gebruikt, waarvoor controle bij de trombosedienst noodzakelijk is, moet je in nader overleg met je regiebehandelaar tijdelijk stoppen met het gebruik van deze middelen. Op de behandeldag is dan controle van de stolling van het bloed noodzakelijk (INR waarde).
- Indien je bloedverdunners gebruikt buiten de trombosedienst om kan het zijn dat je hiermee moet stoppen. Dit zal je regiebehandelaar met je bespreken.
- Na de behandeling kun je de medicijnen voor de bloedverdunning weer innemen, zo nodig in overleg met de trombosedienst of met je regiebehandelaar.
Overzicht medicijnen
Neem een actueel medicatieoverzicht (AMO) mee. Dit overzicht haal je op bij je apotheek en mag maximaal 3 maanden oud zijn. Dit overzicht van medicijnen die je gebruikt is belangrijk, zodat wij weten welke medicijnen we zo nodig al dan niet kunnen voorschrijven in combinatie met wat je al gebruikt.
Vragen
Als je na het lezen van deze folder nog vragen hebt, aarzel dan niet om deze te stellen aan je behandelend arts. Je kunt ook contact opnemen met het Regionaal Pijn Centrum, telefoonnummer: 0413 - 40 19 87


