Verwijderen van een niersteen uit de urineleider of nier (URS)
In overleg met je arts krijg je binnenkort een ingreep omdat er een niersteen in je urineleider (ureter) zit. De uroloog heeft je geadviseerd om deze niersteen via een uretero-renoscopie (URS) te laten verwijderen. In deze folder leggen we uit wat deze ingreep inhoudt en krijg je algemene informatie over het verloop van de behandeling. Bijzondere omstandigheden kunnen aanleiding geven tot het wijzigen van de behandeling. Dit bespreekt de uroloog dan met jou.
Waarom een uretero-renoscopie?
De nieren liggen achter in de buikholte onder het middenrif. De nieren produceren urine. Normaal gesproken stroomt de urine ongestoord vanaf de nier, door de urineleider, naar de blaas. Door een niersteen kan deze afvoer worden bemoeilijkt (zie tekening). Er zijn verschillende redenen om een niersteen te verwijderen.
- Heftige pijnaanvallen (kolieken)
- Stuwing van de nier omdat je niet meer goed kunt plassen. De nier wordt dan als het ware opgeblazen omdat er te veel urine in de nier blijft zitten.
- Infecties
- Verminderende functie van de nier
- Bloeding
- Een klein steentje in de urineleider wordt meestal vanzelf uitgeplast. Bij een grotere steen, die niet spontaan wordt uitgeplast, kan een ingreep nodig zijn.
- De steen kan worden vergruisd en/of verwijderd door een operatie.
- Soms lukt een behandeling met de niersteenvergruizer niet, of is deze methode niet voor je geschikt. Dan kiezen we voor een uretero-renoscopie (URS).
- Als de steen in de urineleider zo groot is dat je niet meer kunt plassen, kiezen we ook voor een uretero-renoscopie.
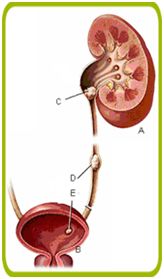
A: nier
B: blaas
C: steen in het begin van de urineleider
D: steen in het midden van de urineleider
E: steen in de blaas
Wat is een uretero-renoscopie?
De urineleider is de buis tussen de nier en de blaas. Via de urineleider wordt de urine van de nier naar de blaas vervoerd. Omdat er een steentje in de urineleider is gevonden, stelt de uroloog een uretero-renoscopie voor (URS). Dat is de medische term voor een ingreep waarbij de niersteen via een hol buisje, de uteroscoop wordt verwijderd.
De uroloog brengt dit buisje in via de plasbuis en de urineleider. Wanneer de ureteroscoop op de plaats van de steen is, wordt de steen vergruisd en daarna in stukjes verwijderd met behulp van speciale instrumenten. Een uretero-renoscopie is een veilige operatiemethode met weinig bijwerkingen en risico's.
Hoe bereid je je voor?
- Actueel medicatieoverzicht (AMO) Neem bij een opname of polibezoek altijd een overzicht mee van de medicijnen die je op dit moment gebruikt. Dit kun je bij de apotheek halen. Als de arts medicatie wil voorschrijven, leest hij of zij in het overzicht welke medicijnen je al gebruikt. Zo voorkomen we dat je medicijnen voorgeschreven krijgt die niet goed met elkaar samengaan. Het overzicht van de medicijnen die je op dit moment gebruikt wordt bij de apotheek een actueel medicatieoverzicht genoemd ofwel AMO. Op Actueel Medicatieoverzicht (AMO) lees je er meer over.
- Vertel aan de uroloog als je bloedverdunners gebruikt. In overleg met de uroloog zal dit zo nodig tijdelijk gestopt worden.
- De ingreep vindt plaats onder narcose of met een ruggenprik. Om dit te bespreken wordt er een afspraak gemaakt voor het spreekuur PPO (Pre-operatief Poliklinisch Onderzoek). Op dit spreekuur heb je een gesprek met een doktersassistente, een verpleegkundige en met de anesthesioloog (de arts die voor de verdoving zorgt).
- Op de dag van de ingreep kom je nuchter naar het ziekenhuis. Dit betekent dat je vanaf een bepaald tijdstip niets meer mag eten, drinken en roken. Op het spreekuur PPO krijg je te horen vanaf welk moment je nuchter moet zijn.
- Op de dag van de ingreep kan het zijn dat er nog een röntgenfoto van de buik wordt Dit doen we om te kunnen zien waar de steen precies zit.
- De ingreep vindt plaats op de operatiekamer.
- Voor deze ingreep blijf je meestal 1 of 2 nachten in het ziekenhuis.
Waar meld je je?
Op de dag van de ingreep meld je je volgens afspraak op de afdeling. Je krijgt vooraf te horen op welke route en hoe laat je jezelf mag melden.
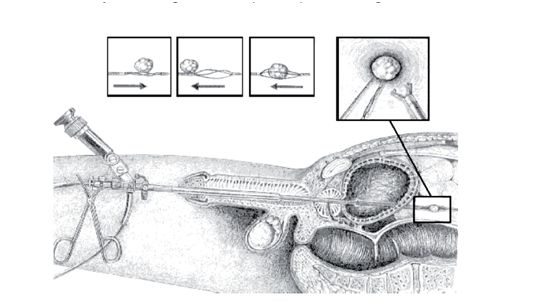
Hoe verloopt de ingreep?
Je ligt op de rug met je benen opgetrokken in de beensteunen. De ureteroscoop wordt via de plasbuis en de blaas tot in de urineleider gebracht. Door de ureteroscoop stroomt voortdurend spoelvloeistof, waardoor de urineleider wijder wordt. De uroloog kan het instrument daardoor opschuiven tot op de steen. Zo kan de steen met speciale instrumenten worden getrild en in stukjes of helemaal worden weg gehaald. Soms wordt tijdens de operatie röntgendoorlichting gebruikt en wordt ook contrastmiddel gebruikt om de urineleider en steen af te beelden.
Nadat de steen(deeltjes) weggehaald zijn, wordt vaak een dun slangetje in de urineleider achtergelaten voor de avond/nacht. Soms wordt er een slangetje achtergelaten voor langere tijd, dit is een dubbel-J katheter. In de folder ‘Het plaatsen van een dubbel-J katheter’ lees je hier meer over. Deze dubbel-J katheter zorgt ervoor dat de urine beter weg kan en het voorkomt ook dat je buikpijn (kolieken) krijgt.
De uroloog plaatst ook nog een blaaskatheter. Dit is een holle, soepele buis die in de plasbuis wordt gebracht en waarmee urine uit de blaas wordt afgevoerd.
De ingreep duurt ongeveer 1 uur.
Mogelijke complicaties
Een uretero-renoscopie is een veilige operatie en complicaties zijn zeldzaam.
- De ureteroscoop kan niet altijd gemakkelijk in de urineleider worden gebracht als de ureter vernauwd of gekronkeld is. De ureteroscoop kan dan niet opgeschoven worden.
- Soms wordt de wand van de ureter beschadigd, waardoor een gaatje kan ontstaan. Dat gaatje sluit zich meestal weer vanzelf en heel soms is een operatie nodig om het gaatje weer dicht te maken.
- Er kan na de operatie een urineweginfectie ontstaan. Om dit te voorkomen worden tijdens de ingreep antibiotica toegediend.
- Ook kan er een vernauwing van de urineleider of plasbuis ontstaan.
Na de ingreep
- Je gaat voor korte tijd naar de uitslaapkamer. Als de controles (zoals bloeddruk en ademhaling) goed zijn, de urine helder is en de katheter goed afloopt, ga je naar de verpleegafdeling.
- Je blijft zeker 1 nacht in het ziekenhuis. Als je je weer beter voelt, mag je naar huis en dat is meestal de dag na de operatie.
Weer thuis na de ingreep
- Moest je stoppen met de bloedverdunners vanwege deze ingreep, dan kun je na de ingreep in overleg met de uroloog weer beginnen met het innemen van de bloedverdunners. Weet je niet zeker of dat dan al kan? Overleg dan even met de polikliniek urologie.
- Bij pijnklachten mag je 4 keer per dag 2 tabletten paracetamol 500 mg innemen. Wacht bij pijnklachten niet te lang met het innemen van de pijnmedicatie. Indien nodig krijg je bij ontslag een recept mee voor extra pijnstilling.
- Je kunt nog een paar dagen koliekachtige pijnen hebben. Dit wordt veroorzaakt door zwelling van het slijmvlies in de urineleider. Meestal verdwijnen deze klachten binnen 48 uur vanzelf. Zo nodig krijg je een recept voor pijnstilling.
- Je kunt nog wat reststeentjes/ gruis uitplassen. Dit kan koliekachtige pijnen geven.
- De eerste dagen na de ingreep kun je een lichte temperatuursverhoging hebben tot 38.5 °C
- De eerste week na de ingreep kan het plassen nog branderig zijn.
- De urine kan de eerste weken nog bloederig zijn. Het streven is om 2 liter te plassen. Zorg dat je de eerste weken 2 tot 3 liter drinkt. Blijf daarna ook goed drinken (2 liter) zodat de urine helder blijft.
- Het is verstandig de eerste 48 uur na de ingreep zelf geen auto te rijden. Als de urine dan nog bloederig is, dan is het beter om nog wat langer te wachten met zelf auto rijden.
- Het is verstandig de eerste 1-2 weken na de ingreep niet te sporten en te fietsen.
- Als je een dubbel-J katheter (inwendig slangetje tussen de nier en de blaas) hebt kun je hiervan klachten krijgen. Deze klachten lijken op een blaasontsteking, maar ze gaan niet over met antibiotica. Er zijn wel andere medicijnen om deze klachten te verminderen:
- pijn in de zij bij een volle blaas en tijdens het plassen
- pijn in de onderbuik
- vaker drang om te plassen
- bloed bij de urine.
Wat te doen bij problemen?
Neem in onderstaande situaties contact op met de polikliniek urologie:
- Je krijgt koorts boven de 38.5 °C.
- Je hebt veel helderrood bloedverlies met de urine, wat niet vanzelf vermindert als je de leefregels en adviezen hebt opgevolgd en meer dan 1 dag aanhoudt.
- Je kunt niet goed uitplassen of helemaal niet meer plassen
- De pijnklachten verdwijnen niet na het innemen van pijnstillers
Controle
Na een aantal weken kom je op controle bij de uroloog. Als je een dubbel-J katheter hebt zal deze tijdens deze afspraak (in de meeste gevallen) ook verwijderd worden.
Vragen?
Heb je na het lezen van deze folder nog vragen? Neem dan op werkdagen contact op met polikliniek urologie. Buiten kantooruren kun je bij vragen of problemen contact opnemen met de receptie.
- Polikliniek urologie telefoon 0413 - 40 19 68 (binnen kantooruren)
- Receptie telefoon 0413 - 40 40 40 (buiten kantooruren)


